変形性股関節症は手術せずに治せる?再生医療とはどんな治療なのか
変形性股関節症は、股関節の関節面がすり減って痛みや運動制限を引き起こす病気です。
この病気は加齢や運動不足などによって進行することも…
手術が必要な場合もありますが、手術をする必要がない場合もあり、治療の方法については、症状の程度によって異なります。
この記事では変形性股関節症に対する再生医療について解説します。
▶︎イノルト整形外科 痛みと骨粗鬆症クリニックの関節専門外来はこちら
変形性股関節症の治療の種類

変形性股関節症の治療には、様々な種類があります。
以下に、主な治療方法を紹介します。
運動療法
変形性股関節症の初期の場合、軽度の症状を改善するために、運動療法が用いられます。
ウォーキングやサイクリングなど、関節に負担のかからない有酸素運動が効果的です。
また、筋力トレーニングやストレッチなど、関節周りの筋肉を強化することも重要です。
物理療法
物理療法は、痛みや炎症を軽減するために行われます。
温熱療法や冷却療法、電気療法などがあります。
また、マッサージや鍼灸も痛みを軽減するために有効です。
薬物療法
痛みや炎症を抑えるために、非ステロイド性抗炎症薬(NSAIDs)や鎮痛剤が使用されます。
また、症状が重い場合には、関節内にステロイドを注射することもあります。
リハビリテーション
変形性股関節症の進行を遅らせるために、関節周りの筋肉を強化するリハビリテーションが行われます。
関節の可動域を改善し、日常生活での動作を容易にするためのトレーニングが中心となります。
手術治療
重症の変形性股関節症の場合、手術が必要になることがあります。
手術の種類には、全置換術や半置換術があります。
これらの手術では、すり減った関節面を人工関節に置き換えることで痛みを軽減し、関節の動きを改善することが可能です。
以上が、変形性股関節症の主な治療方法になります。
症状の程度によって異なるため、専門医に相談することが大切です。
【参考文献】”Treatment of hip osteoarthritis: a narrative review” by Graeme J. Macl
変形性股関節症は手術しないで治すことができるのか

変形性股関節症は、関節の破壊やすり減りによって引き起こされる病気で、痛みや歩行障害などの症状を引き起こすことがあります。
しかし、手術をしなくても症状を軽減することができる場合があります。
まず、変形性股関節症の初期段階では、運動療法やリハビリテーション、物理療法、薬物療法などの保存的治療が有効です。
これらの治療法は、痛みや炎症を軽減し、筋力や関節可動域を改善することで、症状を改善することができます。
また、症状の軽減には、栄養素の摂取や減量、適切な靴を選ぶなどの生活習慣の改善も大切です。
ただし、重度の変形性股関節症の場合や、上記の保存的治療が効果を発揮しない場合には、手術が必要となる場合があります。
手術は、人工関節置換術や骨盤骨切り術などの方法があります。
これらの手術によって、痛みや歩行障害を改善することが可能です。
総じて、変形性股関節症の治療方法は、症状の程度や進行度合いによって異なります。
痛みや炎症を軽減する保存的治療から始め、症状が進行した場合には手術治療が必要となることもあります。
【参考文献】:”Conservative management of hip osteoarthritis: a systematic review” by Marlene Fransen et al.
“Total hip replacement for osteoarthritis: outcomes after surgical and conservative management” by Yash Choksi et al.
関連記事:変形性股関節症を悪化させないためにやってはいけないこととは?
変形性股関節症は重症化すると手術をしなけばならないのか
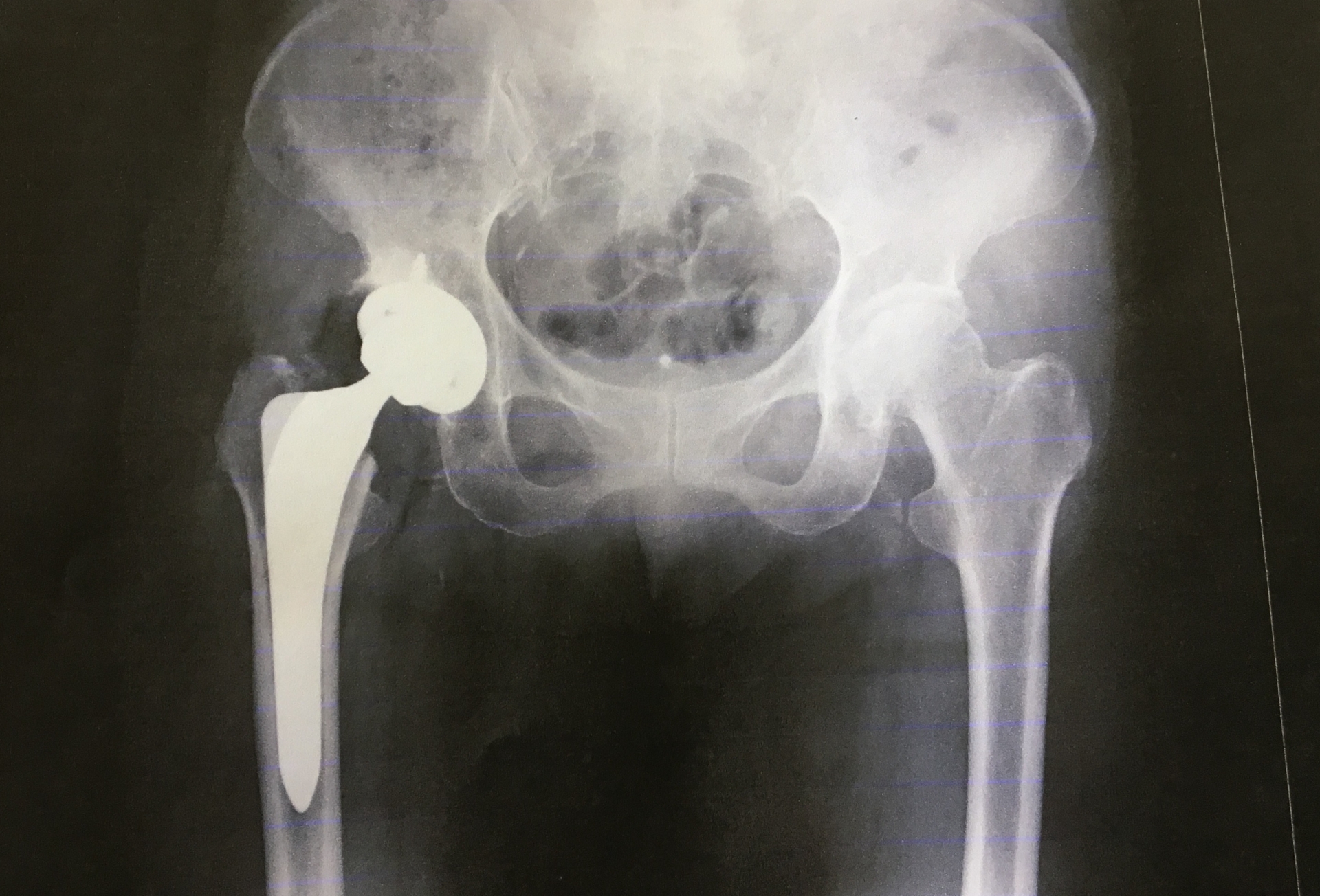
変形性股関節症は、関節のすり減りや変形が進行すると症状が悪化し、歩行障害や痛みが強くなることが多いです。
このような場合、手術を行わなければならないことがあります。
手術の方法には、人工関節置換術があります。
この手術は、患部に人工の関節を取り付け、関節の動きを再現することで、痛みや歩行障害を改善するものです。
手術によって、患者の生活の質を改善することができます。
ただし、手術にはリスクも伴い、手術中に出血や、手術後に感染症が起こることがあります。
手術後のリハビリテーションも重要で、患者自身が積極的に取り組むことが必要です。
最近では、手術を行う前に、保存的治療を試みることも推奨されています。
保存的治療法には、運動療法やリハビリテーション、物理療法、薬物療法などがあり、これらは症状を軽減に有効とされています。
手術を避けることが可能なケースもありますが、総じて、変形性股関節症が重症化すると手術が必要になること多いです。
【参考文献】:”Total hip replacement for osteoarthritis: outcomes after surgical and conservative management” by Yash Choksi et al.
“Surgical treatment of hip osteoarthritis: a review of total hip arthroplasty, resurfacing, and alternatives” by Joshua J. Jacobs et al.
関連記事:股関節に痛みがおこる原因や場所を解説|右や左だけが痛むのはなぜ?
変形性股関節症の手術をすべきかどうかの判断基準

変形性股関節症の手術をすべきかどうかの判断基準は、以下のようなものがあります。
症状の程度
変形性股関節症の症状が日常生活に大きく影響している場合、手術を検討する必要があります。
例えば、痛みや歩行障害が激しく、日常生活での動作が制限されている場合です。
患部の変形度合い
変形性股関節症の進行度合いによって、手術が必要かどうかが決まります。
変形が進みすぎている場合は手術が必要になることがあります。
年齢
手術の適応は年齢によっても異なります。
年齢が高い場合、手術のリスクが高くなるため、手術を慎重に検討する必要があります。
健康状態
手術には全身麻酔が必要であり、健康状態が良くない場合は手術が適さないことがあります。
患者の希望や生活状況
手術を行うかどうかは、患者の希望や生活状況にもよって異なります。
手術によって日常生活が改善することが期待できる場合は、手術を検討することが可能です。
手術を検討する際には、患者の症状や検査結果を総合的に判断し、医師が判断する必要があります。
【参考文献】:”Total hip replacement for osteoarthritis: outcomes after surgical and conservative management” by Yash Choksi et al.
“Surgical treatment of hip osteoarthritis: a review of total hip arthroplasty, resurfacing, and alternatives” by Joshua J. Jacobs et al.
関連記事:股関節が外れるような感覚やずれる原因は?|直し方や治療法を解説
変形性股関節症に再生医療が効果的な理由

再生医療は、変形性股関節症に対して効果的な治療法の一つとして注目されています。
その理由は、再生医療によって新しい組織を作り出すことができるためです。
具体的には、患部から採取した細胞を増殖させ、それを再び患部に移植することで、軟骨や骨などの組織を再生することができます。
また、再生医療は副作用が少なく、従来の手術に比べて早期の回復が期待できるとされ、進行を遅らせる効果も期待されています。
【参考文献】Wakitani S, Mitsuoka T, Nakamura N, et al. Autologous bone marrow stromal cell transplantation for repair of full-thickness articular cartilage defects in human patellae: two case reports. Cell Transplant. 2004;13(5):595-600. doi: 10.3727/000000004783983956
Kuroda R, Ishida K, Matsumoto T, et al. Treatment of a full-thickness articular cartilage defect in the femoral condyle of an athlete with autologous bone-marrow stromal cells. Osteoarthritis Cartilage. 2007;15(2):226-231. doi: 10.1016/j.joca.2006.08.005
Centeno CJ, Busse D, Kisiday J, et al. Increased knee cartilage volume in degenerative joint disease using percutaneously implanted, autologous mesenchymal stem cells. Pain Physician. 2008;11(3):343-353. PMID: 18523506
▶︎イノルト整形外科 痛みと骨粗鬆症クリニックの再生医療専門外来はこちら
再生医療とはどんな治療をするのか

再生医療とは、自己再生力を持つ細胞や組織を活用して、損傷した組織を修復または再生する治療法の総称です。
再生医療には以下のような治療方法があります。
幹細胞治療
体内に存在する未分化細胞である幹細胞を利用して、損傷した組織を修復する治療法です。
細胞シート培養法
自己由来の細胞を培養し、シート状にして損傷した組織に移植する治療法です。
組織工学
細胞やバイオマテリアルを組み合わせて、人工的に損傷した組織を再生する治療法です。
再生医療は、伝統的な手術に比べて副作用が少なく、治療効果も期待できることから、注目されています。
特に、変形性股関節症のような、自己再生力の低い疾患に対して有効であるとされています。
【参考文献】:黒田善久、石井博之、「再生医療について」、日本臨床 2012年 70巻 5号 p.855-858, , 日本臨床医学会
矢内悠人, 三好裕介, 石井博之 ほか、「再生医療治療における幹細胞の役割」『関節』 2019年 44巻 4号 p.294-299, 日本整形外科学会, ,
The National Institute of Health (NIH) Regenerative Medicine. https://www.nibib.nih.gov/science-education/science-topics/regenerative-medicine
関連記事:変形性股関節症は手術せずに治せる?|再生医療とはどんな治療なのか
再生医療はどんな人におすすめなのか
再生医療は、細胞や組織を利用して、患部の再生・修復を促進する治療法です。
具体的には、自己由来の細胞を増殖させ、患部に移植することで再生・修復を目指します。
変形性股関節症に対しても、再生医療の治療法が開発されています。
変形性股関節症においては、軟骨細胞の移植や骨髄幹細胞の注入などが行われています。
再生医療は、手術を行いたくない患者や手術が困難な高齢者などにおすすめです。
また、患部の再生・修復を促すため、術後のリハビリテーション期間が短縮されることもあります。
ただし、再生医療はまだ実験的な治療法であり、治療効果や安全性に関する検証が十分ではないため、治療を受ける前には医師と十分な相談が必要です。
【参考文献】:Wakitani S, Okabe T, Horibe S, Mitsuoka T, Saito M, Koyama T, Nawata M, Tensho K, Kato H. Safety of autologous bone marrow-derived mesenchymal stem cell transplantation for cartilage repair in 41 patients with 45 joints followed for up to 11 years and 5 months. J Tissue Eng Regen Med. 2011 Oct;5(9):146-50. doi: 10.1002/term.344. Epub 2010 Jul 23. PMID: 20661983.
Zhao D, Li H, Gao F, Liang X, Zhang B, Xu F, Wang S, Wang J, Wang Z, Tang X, Xu W, Wang X, Liu W, Huang W, Liu G, Shang H, Sun W, Xu Y, Wu S, Han Y, Chen L, Wang C, Dai J, Guo Q, Chen J. A randomized, controlled trial of mesenchymal stem cells delivered by a pneumatic intramembranous injection for the treatment of hip osteoarthritis. Stem Cell Res Ther. 2021 Feb 17;12(1):121. doi: 10.1186/s13287-021-02170-4. PMID: 33596954; PMCID: PMC7899107.
イノルト整形外科 痛みと骨粗鬆症クリニックは変形性股関節症の方に向けた再生医療外来を設置
イノルト整形外科 痛みと骨粗鬆症クリニックでは、変形性股関節症の患者さんに向けて再生医療外来を設置しています。
再生医療は、自分の身体から採取した細胞や成分を利用して、痛みや障害を改善する治療法です。
当院では、患者さんの身体の状態に合わせて、最新の再生医療技術を取り入れた治療を提供しています。
ご興味がある方は、お気軽にご相談ください。
▶︎イノルト整形外科 痛みと骨粗鬆症クリニックの再生医療専門外来はこちら
まとめ
変形性股関節症は、股関節の軟骨が摩耗して痛みや歩行困難を引き起こす疾患で、手術が必要な場合があります。
しかし、再生医療による治療も注目されており、自己由来の細胞や幹細胞を用いた治療法があります。
再生医療は、股関節の炎症を抑制し、軟骨の修復・再生を促進するために有効な治療法です。
イノルト整形外科 痛みと骨粗鬆症クリニックでは、再生医療外来を設置して変形性股関節症の方に対して治療を行っています。
治療法としては、PRP療法やPFC-FD療法のほか、幹細胞を用いた治療法などがあります。
半月板損傷を早く治す方法や症状が改善するリハビリについて解説
スポーツのしすぎや交通事故、加齢、体重の増加などによって、膝に負担がかかり痛みが生じることがあります。
一口に膝の痛みといってもさまざまな疾患に分けられますが、そのひとつに半月板損傷が挙げられます。
本記事では、半月板損傷と診断された場合にどういった治療が効果的なのか、リハビリの種類などもあわせて紹介しましょう。
▶︎イノルト整形外科 痛みと骨粗鬆症クリニックの関節専門外来はこちら
半月板が損傷する原因
半月板損傷とは、大腿骨と脛骨をつなぐ膝関節にある半月板とよばれる軟骨に、亀裂が入ったり割れたりする疾患です。
半月板損傷が起こる理由としては、大きく分けて外傷性によるものと加齢によるものが考えられます。
外傷性
外傷性とは、外部から大きな力や圧力が加わることにより損傷するものです。
たとえば、長時間のランニングや急に立ち止まる、何度もジャンプを繰り返すなど、激しいスポーツをすると膝への負担も増大します。
また、事故などによって膝への物理的なダメージが加わったときにも外傷性の半月板損傷が起こる可能性が考えられるでしょう。
加齢
年齢を重ねてくると、長い年月をかけて半月板への負担が増大し、わずかな衝撃・外傷でも損傷することがあります。
特に、長時間のウォーキングや急な運動、膝をねじった際などに損傷リスクが高まります。
関連記事:膝の裏が痛いのはなぜ?歩きすぎが原因?おすすめストレッチ方法を紹介
半月板損傷の主な症状

半月板損傷が起こると、具体的にどういった症状が現れるのでしょうか。
損傷の度合いや進行状態によっても症状は変わってきますが、初期段階では膝を曲げたり伸ばしたりした際に、つっかかるような違和感を覚えるようになります。
特に痛みを伴わないケースも多いため、そのまま放置してしまう方も少なくありません。
その後、症状が進行していくと、軽い痛みを覚えるようになり、さらに重症化すると膝に関節液とよばれる水が溜まった状態になることも。
最悪の場合、ある日突然膝が動かなくなる「ロッキング」とよばれる状態に陥る危険性もあるのです。
関連記事:膝に突っ張りを感じる原因や疾患・解消するストレッチ方法を解説
軽度の半月板損傷であれば自然治癒する?一生治らない?
膝に違和感や軽い痛みがあるからといって、必ずしも半月板損傷を発症しているとは限りません。
しかし、万が一検査の結果、半月板損傷と診断された場合、自然治癒の見込みは低いといえるでしょう。
違和感や軽い痛みがある軽症の段階であっても、徐々に悪化していくケースがほとんどです。
病院で適切な治療を受ける必要があります。
具体的な治療方法としては手術が一般的です。
それ以外にもPRP治療や幹細胞治療、集束型体外衝撃波などを含めた再生医療は半月板損傷が修復する可能性がありおすすめです。
半月板損傷を早く治す方法:①保存療法
保存療法とは、メスで切ったり出血させたりすることなく、人体に負担をかけずに行う治療を指します。
薬物療法や運動療法、放射線療法なども保存療法のひとつであり、手術とは対照的な手法といえるでしょう。
半月板損傷の保存療法としては、自身の血液から抽出した多血小板血漿(PRP)を注射するPRP療法などの再生医療と、集束型体外衝撃波による治療がおすすめです。
また、症状や進行度合いが軽い場合には、理学療法士によるリハビリを行いながら痛み止めと湿布を処方するケースもあります。
保存療法のメリット
保存療法の最大のメリットは、なんといっても手術を必要としないことです。
手術は人体にメスを入れる以上、術後痕が残ってしまったり、一定期間の入院も必要です。
しかし、保存療法であれば術後に痕が残る心配もなく、入院が不要または最小限の期間に抑えられ、仕事にも支障をきたす心配がありません。
保存療法のデメリット
保存療法が用いられるのは、比較的症状が軽度な場合ほど有効になります。
そのため、重症化が進むにつれて保存療法で完治しにくくなってくるという点に注意が必要です。
完治までの期間
保存療法で完治を目指す場合の期間としては、行う治療方法によって大幅に変わってきます。
1か月程度で痛みが良くはなってきやすくなります。
保存療法を行っても、長期に渡り完治せず悪化している場合には手術も検討しなければなりません。
関連記事:膝の内側が痛い原因を解説|考えられる疾患や病院での治療法は?
半月板損傷を早く治す方法:②手術

保存療法で効果が見られず重症化している場合には、最終手段として手術が選択されることもあります。
半月板損傷の手術は大きく分けて切除術(損傷した部位を切り取る手術)と縫合術(損傷した部位を縫い合わせる手術)があります。
比較的回復の早い30代までの若年層であれば、縫合術がおすすめです。
しかし、半月板切除の手術は将来的に変形性膝関節症に早期に移行してしまう可能性が低くありません。
手術のメリット
手術の最大のメリットとしては、痛みの原因となっている損傷部位を縫合または取り除くため、重症化によって保存療法が難しい場合でも治療が可能であることです。
手術のデメリット
手術のデメリットとしては、費用がかかることと、一定の入院期間とリハビリを要するため仕事への影響があることです。
縫合術の場合、仮に数日で退院できたとしても、数週間程度は松葉杖の必要性が高まります。
完治までの期間と費用
術後の経過や医師の判断によっても入院期間はまちまちですが、最短で3日、長い場合には退院まで2週間を要することもあります。
また、手術にかかる治療費は手術方法や入院期間によっても変わりますが、1週間程度の入院をした場合には保険3割適用で15万円前後の費用がかかります。
▶︎イノルト整形外科 痛みと骨粗鬆症クリニックの術後リハビリ外来はこちら
半月板損傷の症状を改善させるためのリハビリ方法
半月板損傷の保存療法として、多く用いられるのがリハビリです。
リハビリの代表的なものには以下などがあります。
- 関節可動域訓練
- 筋力トレーニング
- バランストレーニング
- ウォーキング
- アスレチックリハビリテーション
それぞれどういったリハビリなのかを紹介しましょう。
関節可動域訓練
半月板損傷によって膝の曲げ伸ばしが困難になった場合に、可動域を徐々に広げていくリハビリ方法です。
手術後の装具固定によって可動域が狭まることもありますが、これを回復させるために用いられることもあります。
関節可動域訓練は、90°、120°、完全に膝を曲げきるまでの段階に分けられ、術後の経過や痛みの状態を見極めながら移行していきます。
筋力トレーニング
関節可動域訓練によって膝の曲げ伸ばしができるようになったら、筋力を回復させるためのトレーニングを行います。
膝そのものの筋力というよりは、特に大腿四頭筋(太ももの前の筋肉)の筋力アップが重要であり、無理のない範囲で少しずつ継続することで半月板損傷の再発防止につながります。
バランストレーニング
松葉杖の生活がしばらく続くと、筋力が低下するだけでなく足のバランス感覚も失われることもあるでしょう。
この状態で日常生活に戻ってしまうと、歩行や階段の昇り降りの際にバランスを崩し、再び半月板を損傷するリスクが高まります。
これを防ぐために、バランスボードやバランスディスクなどの専用器具を使用し、本来のバランス感覚を取り戻すトレーニングを行います。
ウォーキング
本来の膝の感覚を取り戻してきたら、ウォーキングをスタートさせましょう。
いきなり長距離の歩行は膝への負担を増大することになるため、少しずつ歩数や距離を伸ばしていきます。
1万歩以内にとどめるのがよいと考えられています。
アスレチックリハビリテーション
上記のリハビリを行い、ほぼ日常生活に支障をきたさないレベルまで到達したら、仕上げとしてアスレチックリハビリテーションを行います。
軽いジョギングからスタートし、膝の痛みや違和感がないかを確認します。
そのうえで、両足のジャンプやスポーツ競技を取り入れた実践的な動きを訓練していきます。
イノルト整形外科 痛みと骨粗鬆症クリニックは患者に合わせたオーダーメイド治療を提供
半月板損傷の早期改善にあたっては、保存療法や手術も含めた最適な治療法を選択することが重要です。
しかし、膝に痛みや違和感があるからといって、必ずしも半月板損傷であるとは限りません。
まずは骨に異常がないかを確認し、そのうえで精密検査を受ける必要があるのです。
イノルト整形外科 痛みと骨粗鬆症クリニックでは、レントゲンはもちろん、エコーやMRIといったさまざまな検査機器を用意しており、精密検査が可能です。
さらに、再生医療や体外衝撃波、ハイドロリリースなどの最新鋭の医療にも対応しており、膝関節のさまざまな悩みを解決します。
ちなみに、整形外科のなかには理学療法士が常駐していないクリニックも少なくありません。
イノルト整形外科 痛みと骨粗鬆症クリニックでは理学療法士が常駐しており、その人の症状や痛みに合わせたパーソナルリハビリを提供する膝のお悩みに特化した医療機関です。
▶︎イノルト整形外科 痛みと骨粗鬆症クリニックの関節専門外来はこちら
まとめ
膝の痛みや違和感を覚えたとき、半月板損傷もひとつの原因として考えられます。
半月板損傷は自然治癒が難しく、症状が軽いからといって放置しておくと進行し、重症化するおそれがあります。
自分自身で検査をしたり判断したりすることは難しいため、まずは整形外科を受診し精密な検査を受けてみましょう。
膝の裏が歩くと痛いのはなぜ?痛みの目安やストレッチ方法も紹介
歩いているときや走ったとき、階段の昇り降りなどのタイミングで、膝の裏が痛いと感じたことはないでしょうか。
膝裏に痛みが生じる原因は加齢や運動不足などが代表的ですが、それ以外にもさまざまな疾患が隠れているケースがあるのです。
そこで本記事では、膝の裏が痛くなる原因や、改善するために気軽にできるストレッチやマッサージ、治療法の一例などもあわせて解説します。
▶︎イノルト整形外科 痛みと骨粗鬆症クリニックの関節専門外来はこちら
膝の裏に痛みを感じる原因

膝の裏に痛みを感じる原因はさまざまで、疾患の種類によっても直接的な原因は異なります。
多くの疾患に共通しているのは、何らかの理由によって膝関節が炎症を起こし、痛みとして現れるものです。
膝は大腿骨と脛骨をつなぐ部位でもあり、スムーズな曲げ伸ばしができるよう軟骨や腱などが入り組んだ構造をしています。
また、体重を2本の脚で支えながら、歩いたり走ったりする際の衝撃を和らげる役割を果たしているのも膝です。
数ある関節のなかでも特に負担がかかりやすく、わずかなことが原因で痛みを発症することがあるのです。
関連記事:膝の内側が痛い原因を解説|考えられる疾患や病院での治療法は?
膝の裏に痛みを感じたときに考えられる疾患や病気
膝裏の痛みを生じさせる疾患にはどのようなものがあるのでしょうか。
代表的な疾患・病気をいくつか紹介します。
①半月板損傷
半月板損傷とは、その名の通り膝関節にある半月板とよばれる軟骨が損傷する疾患です。
変形性膝関節症は半月板の摩耗によって起こりますが、半月板損傷は亀裂や割れなどが生じることで痛みを覚えます。
進行すると変形性膝関節症に進んでいきます。
年齢を問わず発症し、特に激しいスポーツをしたり、普段運動の習慣がない方が無理に走ったりすると発症リスクが高まります。
関連記事:半月板損傷を早く治す方法や症状が改善するリハビリについて解説
②変形性膝関節症
膝の痛みを訴える方のなかで、特に多い疾患が変形性膝関節症です。
関節の一部に負担がかかることで軟骨がすり減り、痛みや炎症を引き起こす疾患です。
また、重症化するとその名の通り膝関節が変形し可動域が悪くなり、痛みも強くなり、手術による治療が必要になる場合も少なくありません。
③関節リウマチ
関節リウマチとは、免疫機能の異常によって正常な組織に炎症をもたらす疾患のことです。
膝関節に限らず、体のさまざまな関節に痛みや炎症が現れることが多く、特に中年の方が多いですが、最近では高齢者の発症割合も増えてきている傾向が見られます。
④ベーカー嚢腫(のうしゅ)
ベーカー嚢腫とは、膝関節の裏にコブのようなものができ、炎症や痛みを引き起こす疾患です。
このコブの正体は、関節液が過剰に分泌され嚢胞として溜まったもの。
本来、関節液は膝をスムーズに曲げ伸ばしするための潤滑油のような役割を果たしていますが、何らかの理由によって過剰に分泌されるとコブのようになって現れます。
自覚症状が無ければ基本的に治療を行う必要はありません。
⑤痛風
尿酸値が上昇した際に発作として現れる痛風は、足の親指に痛みを生じることが一般的です。
しかし、これ以外にも膝関節に痛みが現れることがあります。
痛風の原因は暴飲暴食、肥満などが挙げられ、特にプリン体の多い食べ物や飲み物を摂取した場合に発作が現れやすくなります。
膝の裏は歩きすぎると痛みやすくなる?

膝関節は大きな負荷がかかったときにも痛みを生じやすくなります。
特に、運動に慣れていない方が1万歩を越える長距離のウォーキングをすると、膝の筋力が十分でないため体重を支えきれず、痛みや炎症をともなうことがあります。
また、運動に慣れていたとしても、日常的に膝を酷使していると徐々にダメージが蓄積されていき、痛みが出てくることも少なくありません。
膝裏に痛みがあるにもかかわらず、無理に歩いたり走ったりすると重症化し、日常生活にも支障をきたすおそれがあるため注意しましょう。
関連記事:膝の内側が痛い原因を解説|考えられる疾患や病院での治療法は?
膝の裏の痛みで病院に行くべき目安
一口に膝の裏の痛みといっても、人によって症状の程度は異なります。
わずかな痛みであれば安静にすることで改善することもありますが、以下のような症状が慢性的に現れる場合には整形外科を受診するのがおすすめです。
①正座・しゃがむことができない
正座をしたり、しゃがんだりする際に強烈な痛みを感じたり、膝が突っ張るような感覚に襲われて姿勢が維持できない場合、病院で診察してもらいましょう。
痛みや違和感があるにもかかわらず、無理な姿勢をキープしていると関節に負担をかけ続け、重症化するリスクがあります。
②ピキッとした痛みがある
膝を曲げ伸ばししたり、歩いたり走ったりした際に、ピキッとした鋭い痛みがある場合も、早めに病院で診てもらいましょう。
このような鋭い痛みは、筋肉や腱などの組織にダメージを与えている可能性も考えられます。
③階段や段差、坂道が辛い
階段や段差、坂道など、特に膝へ負担がかかる場面において痛みを感じる場合、変形性膝関節症や半月板損傷などの可能性が考えられます。
できるだけ早めに診てもらい、理学療法士の指導のもとストレッチやリハビリをすることで早期改善が期待できます。
関連記事:【膝の違和感】膝を伸ばしたときに出る痛み以外の症状と原因について解説
膝の裏が痛い時のストレッチ・マッサージについて

膝の裏に痛みが現れたとき、時間帯や曜日によってはすぐには病院に行けないこともあるでしょう。
そのような場合に、少しでも症状を緩和できるストレッチやマッサージを紹介します。
①ストレッチの方法
膝裏のストレッチには、スクワットをはじめとしてさまざまな方法があります。
しかし、スクワットは特に膝への負担が大きいため、トレーニングやストレッチの習慣がない方にとってはリスクが大きいでしょう。
おすすめは、立った状態でアキレス腱と膝裏を伸ばすストレッチです。
壁に両手を当てた状態で、左右いずれかの足を後方に伸ばします。
このとき、一気に足を伸ばすのではなく、はじめの段階は少し膝を曲げた状態で、徐々にかかとを落として足を伸ばすようにしましょう。
足が伸び切ったら、その状態を10秒程度キープして左右の足を入れ替え、同様の動作を行います。
②マッサージの方法
膝裏を自分の手でマッサージをしてみましょう。
膝関節の真裏の中央部分を親指以外の4本で持ち上げるようにして押します。
あまり強い力で押さえつけるのは厳禁ですが、ある程度の力を入れないと効果が見込めません。
心地よいと感じる程度の力加減で、1分程度押さえましょう。
関連記事:膝に突っ張りを感じる原因や疾患・解消するストレッチ方法を解説
膝の裏が痛い時の整形外科による検査と治療について

膝裏に痛みを生じたときには、自分自身で判断するのではなく整形外科を受診することがベストです。
クリニックによっても検査や治療の方法はさまざまですが、代表的な内容を紹介しましょう。
検査
膝に限らず、関節に痛みや違和感、突っ張った感覚などがある場合には、多くの場合レントゲンを撮影します。
その結果、骨に異常がないかを確認できたら、エコー検査で関節液の貯留や炎症部位の特定を行い、膝の関節内部の異常が疑わしい場合はMRI検査を行うケースが一般的です。
もちろん、患者様ご本人のお声を伺いながら、痛みが生じている部位に炎症や腫れ、その他目視や触って分かる異常がないかを確認することも欠かせない検査のひとつです。
治療
検査によって関節内部の状態が把握できたら、症状の進行度合いや痛みの程度に応じて治療方法を検討していきます。
痛みが比較的軽く動ける場合には、理学療法士の指導のもとリハビリでストレッチや筋力強化を行って、関節を動かしながら治療していくことが根本的な改善につながります。
また、痛みが強くリハビリが難しい場合には、ヒアルロン酸注射や超音波治療、体外衝撃波治療、ハイドロリリース(筋膜リリース注射)のほか、PRP療法や脂肪幹細胞治療などの再生医療が選択されることもあります。
さらに、疾患が進行し末期の状態にある場合には、手術を行うケースも少なくありません。
いずれにしても、専門医による診断を行ったうえで患者さんへ説明を行い、納得したうえで治療法を選択することが前提となります。
イノルト整形外科 痛みと骨粗鬆症クリニックは膝裏の痛みに特化した治療が可能
膝裏の痛みは人によっても症状の程度が異なるため、すべての患者さんにとって共通のベストな治療法は存在しません。
整形外科を受診した際に精密な検査を行うのはそのためであり、患者さん一人ひとりに合わせたオーダーメイドの治療法を選択することが改善への近道となります。
イノルト整形外科 痛みと骨粗鬆症クリニックでは、レントゲンはもちろんのこと、エコーやMRIによる精密検査にも対応しています。
また、再生医療や体外衝撃波、ハイドロリリースといった先端医療を提供しているほか、パーソナルリハビリを行う理学療法士も常駐。
専門的な知識と豊富な経験に基づいたリハビリ指導が可能なほか、自宅でも継続できる正しいストレッチやマッサージ、トレーニング方法などもアドバイスが可能です。
▶︎イノルト整形外科 痛みと骨粗鬆症クリニックの関節専門外来はこちら
まとめ
膝の裏が痛くなるのは運動不足や体重増加が原因となっているケースもあれば、関節リウマチや痛風といった病気の症状である可能性もあります。
いずれにしても、自分自身で判断するのは危険であり、まずは整形外科を受診し検査を受け、医師に診察してもらうことが重要です。
早期に膝の痛みを改善するためには、理学療法士が在籍している整形外科へ通院するのがおすすめです。
五十肩でやってはいけないこと4選|症状を和らげるストレッチや治療法を解説
加齢とともに体のさまざまな部位に不調が生じることがあります。
なかでも、肩の関節が痛い、稼働範囲が狭くなるといった症状が現れた場合、五十肩の可能性が考えられるでしょう。
本記事では、五十肩とはどういった疾患なのか、五十肩と診断された場合にやってはいけないNG行動を挙げながら、症状を緩和するためのストレッチや治療法もあわせて解説します。
五十肩になる原因
五十肩とはその名の通り、50歳代に多く見られる肩関節の痛みです。
肩の関節部分には、骨同士をつなげる役割のある軟骨や靭帯、腱がありますが、何らかの原因によって周辺組織に炎症が起こることで痛みを発症します。
五十肩とは通称であり、正式には「肩関節周囲炎」または「凍結肩」ともよばれます。
ちなみに、肩関節周辺に起こる炎症としては、大きな負担がかかることで起こる「肩峰下滑液炎」や「腱板炎」、「上腕二頭筋長頭腱炎」、腱板にカルシウムの結晶がたまる「石灰性腱炎」などがありますが、これらは五十肩と区別されるのが一般的です。
五十肩かもしれない症状チェック項目
加齢とともに肩関節の異常が見られるようになると、「自分は五十肩かもしれない」と感じる方も多いはずです。
そこで、まずは以下のチェック項目に当てはまるかを確認してみましょう。
- 肩を動かすと激痛が走る
- 安静時でも二の腕が痛い
- 寝返りの際にひどい痛みで起きてしまう
- 腕が上まで上がらない
- 背中に手が回らない
五十肩の初期段階では、肩を動かすと軽い痛みが生じる程度ですが、徐々に痛みが強くなり、安静時でも痛みを感じるようになります。
さらに進行していくと、肩の可動域が狭くなり腕が上がらなくなったり、背中に手が回らないといった症状も出てくることがあります。
五十肩でやってはいけないこと4選

五十肩の診断を受けた、もしくは五十肩の疑いがある場合、悪化を防ぐためにもやってはいけないNG行動があります。
特に注意すべき4つの行動を紹介しましょう。
安静にして肩を動かさない
五十肩は「凍結肩」とよばれることからもわかるように、じっと安静にしていると動きの悪さがさらに悪化するおそれがあります。
痛みがあるのに無理に肩を動かすのは逆効果ですが、痛みが収まってきた段階で肩を動かさないまま安静にするのもさらなる悪化を招くためNGです。
理学療法士のいない整形外科に通う
適度に肩を動かすためには、理学療法士の指導のもとリハビリテーションを受けることがベストです。
しかし、整形外科のなかには理学療法士が不在のクリニックも多く、ステロイドやヒアルロン酸の注射で治療に加え、痛み止めや湿布、電気治療だけで治療をする整形外科も少なくありません。
このようなクリニックでは肩を動かすリハビリができないため、通院は避けたほうが良いでしょう。
マッサージを受ける
肩が上がらない、または軽い痛みを感じた場合、多くの方は真っ先に肩こりを疑うのではないでしょうか。
しかし、万が一肩こりではなく五十肩の初期症状であった場合、肩関節を強い力で揉んでしまうと炎症が悪化することがあります。
特に、肩の可動域が狭く感じるような場合には、安易にマッサージを受けるのではなく整形外科を受診しましょう。
治療をせず放置する
インターネットで「五十肩」と検索すると、時間の経過とともに自然治癒することがある、といった情報にたどり着くこともあります。
しかし、治療をせずに放置しておくと、痛みは良くなったとしても、固まった状態のままで満足のいく結果が得られない可能性もあります。
五十肩のときにロキソニンなどの痛み止めは効果がある?
一口に五十肩といっても、症状に応じて「急性期」と「回復期」、「慢性期」とよばれる時期があります。
急性期は活発な炎症が起こっている段階であり、激しい痛みが安静時にも続きます。
そのため、炎症を鎮めるという意味では痛み止めの服用は効果的で、効果も現れやすいでしょう。
急性期が終わると回復期、慢性期に移っていきますが、注意すべきなのは慢性期です。
急性期のような激しい痛みはなくなりますが、人によっては夜間や安静時に痛みが続くこともあります。
しかし、慢性期は痛み止めが効きにくいことも少なくありません。
急性期や慢性期に関わらず整形外科を受診することがおすすめです。
自宅でできる五十肩の治し方

五十肩は自宅でマッサージやストレッチをすることで症状を緩和することもできます。
マッサージの方法
鎖骨と首の境目のツボを3秒程度押さえた後、手を離して3秒キープします。
これを3回程度繰り返すことで、血行が改善され痛みを緩和できる場合があります。
また、理学療法士が在籍している整形外科では、トリガーポイントや筋膜リリースを目的としたセルフマッサージの方法を教えてもらえる場合もあるため、一度受診してみましょう。
ただし、急性期で激しい痛みがある場合には、無理にマッサージをしてしまうと症状が悪化するおそれがあるため注意が必要です。
ストレッチの方法
両手を後ろに回して左右いずれかの手首を掴み、上方向に引き上げた状態で3秒程度キープします。
肩の可動域を回復するために有効なストレッチですが、こちらも急性期で痛みが激しい場合は無理に動かさないようにしましょう。
整形外科による五十肩の検査と治療法
五十肩の痛みが激しく改善しない場合には、整形外科を受診するのがベストな方法といえます。
整形外科ではどのような検査・治療が行われるのか具体的に紹介しましょう。
検査
肩に激しい痛みや違和感がある場合、その症状だけで五十肩と判断するのは困難です。
そのため、まずはレントゲンやエコー、MRIなどを用いて検査を行い、骨折や関節の変形などの異常が見られないかを確認します。
一般的に五十肩の場合は画像検査で異常を認めることはありません。
治療法
五十肩を早期に改善するためには、急性期・回復期・慢性期に応じた適切な治療が求められます。
特に慢性期は安静にしていることで症状が悪化するおそれがあるため、無理のない範囲で関節を動かすことが重要です。
そこで、理学療法士の指導のもとでのリハビリは必須といえるでしょう。
また、ハイドロリリース(筋膜リリース注射)や体外衝撃波やロコアテープ、低周波治療による治療も有効です。
強い可動域制限がある場合にはサイレントマニピュレーションというブロック麻酔をした上で一気に可動域を元に戻す治療法もおすすめです。
イノルト整形外科 痛みと骨粗鬆症クリニックは患者に合わせたオーダーメイド治療を提供
五十肩の治療のために整形外科をお探しの方は、イノルト整形外科 痛みと骨粗鬆症クリニックを受診ください。
年齢を重ねていくと、肩以外にもさまざまな部位に不調が現れるもの。
肩の痛みがあるからといって安易に五十肩と判断するのは危険であり、専門医による診断が不可欠です。
イノルト整形外科 痛みと骨粗鬆症クリニックでは、レントゲンによる検査はもちろんのこと、エコーやMRIによる精密検査にも対応しており、症状に合わせた最適な治療を提供します。
再生医療や体外衝撃波、ハイドロリリースをはじめとした最新鋭の医療に加え、理学療法士も常駐しているためパーソナルリハビリの指導も可能。
自宅でもできる正しいストレッチやマッサージをアドバイスしています。
まとめ
五十肩の症状は人それぞれで、夜も眠れないほど激しい痛みが出ることもあれば、以前に比べて肩の可動範囲が狭くなったと感じる人もいます。
ただし、このような症状が出たからといって五十肩と判断することは危険であり、誤った治療やマッサージ、ストレッチなどを行ってしまうと症状を悪化させる原因にもなります。
まずは信頼できる整形外科を受診し、精密な検査と状態に合わせた最適な治療を行いましょう。
膝の内側が痛い原因を解説|考えられる疾患や病院での治療法は?
体重の増加や運動不足などによって、膝の内側に痛みを感じる方も少なくありません。
多少痛みはあるものの、歩行や階段の昇り降りといった日常生活に支障をきたさない限りは、あまり気に留めることなく過ごす方もいるでしょう。
しかし、治療をせずに放置しておくと重症化のおそれがあり、深刻な状態になるリスクもあります。
本記事では、なぜ膝の内側に痛みを感じるのか、考えられる原因について紹介するとともに、自宅でできるケアの方法、整形外科での治療法などもあわせて解説します。
▶︎イノルト整形外科 痛みと骨粗鬆症クリニックの関節専門外来はこちら
膝の内側に痛みを感じる原因

立ち上がったときや歩行中、部位を軽く押したときなどに、膝の内側に痛みを感じる原因はさまざまですが、特に多いのが関節内で生じる炎症です。
膝に限らず、足首や肩、腕、首などは骨の継ぎ目部分に軟骨や腱があり、骨同士の直接的な接触を防ぎクッションのような役割を果たしています。
また、関節をスムーズに動かせるのも軟骨や腱などが正常に機能しているおかげです。
しかし、何らかの理由によってこれらの組織に異常が生じると、関節内に炎症が起こり痛みを感じるようになります。
初期の段階は軽い炎症でも、状態が悪化していくと炎症の範囲が広がり重症化します。
さらにこれを放置しておくと、軟骨や骨そのものが摩耗・変形し、強烈な痛みが続くようになるのです。
関連記事:【膝の違和感】膝を伸ばしたときに出る痛み以外の症状と原因について解説
膝の内側と裏の痛みに違いはあるのか
そもそも膝の内側というのは、立ち上がったときに左右の膝が接する部分のことです。
これに対し、膝の裏側とは、ふくらはぎの上部に位置する部位を指し、膝を曲げたときに関節の裏にあたる部分です。
膝の内側の痛みは、立ち上がったときや歩行中、部位を軽く押したときはもちろん、安静にしている状態でも痛みを感じることがあります。
これに対し、膝の裏側に感じる痛みは、関節を伸ばしたときに痛みや圧迫感を覚えることが多く、症状が悪化していくと膝裏だけでなくふくらはぎや太ももまで範囲が拡大することもあるのです。
ちなみに、膝の外側や前側に痛みを感じるケースもあります。
これらはランニングやウォーキングのしすぎによる関節の酷使、または筋力の低下によって症状が現れることが少なくありません。
膝の内側に痛みを感じたときに考えられる疾患や病気
膝の内側に痛みを感じる場合、さまざまな疾患や病気の可能性が考えられます。
具体的な疾患として以下などが挙げられます。
- 変形性膝関節症
- 鵞足炎(がそくえん)
- 半月板損傷
- 大腿骨内顆骨壊死
- 骨挫傷
- 膠原病
- 偽痛風
ここでは代表的な疾患の症状や特徴を紹介しましょう。
変形性膝関節症
変形性膝関節症とは、その名の通り膝関節に変形が生じ炎症や痛みを引き起こす疾患です。
膝の酷使や体重の増加、筋力の低下などによって膝に負担がかかり、軟骨が摩耗することによって膝関節の変形を生じさせます。
初期段階では立ち上がりや歩行の際に痛みを感じる程度です。
しかし、重症化すると膝が曲がらなくなったり、歩行が困難になるほどの激痛を伴うこともあります。
鷲足炎(がそくえん)
鵞足炎とは、太ももにある筋肉と脛骨をつなぐ鵞足という部位に炎症を引き起こす疾患です。
サッカーやバスケットボール、ランニングなどの激しい運動によって膝を酷使した際に発症するケースが多くあります。
また、変形性膝関節症と併発することもあります。
半月板損傷
半月板とは、大腿骨と脛骨の間にあるC字の軟骨のことで、膝関節に加わる衝撃を緩和する役割を担っています。
激しいスポーツや加齢、体重の増加などによって半月板に負担がかかると、徐々に軟骨がすり減っていき炎症を引き起こします。
関連記事:半月板損傷を早く治す方法や症状が改善するリハビリについて解説
大腿骨内顆骨壊死
大腿骨内顆骨壊死とは、脛骨と接する大腿骨の一部が壊死する疾患です。
特に50代、60代以上で発症リスクが高まるほか、体重の増加によっても関節に負担がかかり骨壊死を招くことがあります。
骨壊死の範囲が狭い初期の段階でMRIで診断ができれば、保存療法を用いることで自然に痛みが治ることも少なくありません。
骨挫傷
骨挫傷とは、外部から衝撃や圧力が加わることで骨が損傷する疾患です。
骨の損傷と聞くと骨折をイメージする方も多いですが、骨挫傷は骨折まで至る前の内出血を引き起こしている状態を指し、MRIでのみ診断ができます。
膠原病
膠原病とは、免疫機能が異常に働いてしまい自分の体を攻撃し、関節や筋肉、皮膚組織などに炎症を引き起こす疾患の総称です。
膠原病の中で、関節に炎症が現れる場合、関節リウマチが最も多い病気です。
偽痛風
偽痛風とは、膝をはじめとしたさまざまな関節部位に激しい痛みと炎症、発熱、発疹などが起こる疾患です。
おもに60代以上の高齢者に発症することが多く、痛風と同じような症状を引き起こします。
ただし、痛風とは異なり尿酸が貯まるのではなく、ピロリン酸カルシウムが原因となります。
痛風と似た痛みを引き起こすため、偽痛風とよばれています。
膝の内側に痛みを抱えやすい人の特徴

膝の内側に痛みを抱えやすい人は、共通の特徴が見られることもあります。
特に多い特徴として、以下の5点が挙げられます。
- O脚
- 運動不足による筋肉の硬直・筋力不足
- 交通事故やスポーツによるケガの経験がある
- 体重増加
- サイズの合わないシューズを履いている
なぜこのような特徴が挙げられるかを解説しましょう。
O脚
脚が外側に広がるO脚は、膝関節の内側にかかる負担が増大します。
正常な姿勢がキープできていれば、体重を膝の内側と外側とで適切なバランスで支えることができます。
しかし、O脚になっていると内側ばかり負担が集中してしまい、関節を痛める原因となるのです。
運動不足による筋肉の硬直・筋力不足
ウォーキングやランニングといった運動の習慣がないと、脚の筋力が低下するだけでなく、筋肉そのものが硬直してしまいます。
筋力の低下や筋肉の硬直が起こると、膝の曲げ伸ばしがしにくくなるケースがあります。
交通事故やスポーツによるケガの経験がある
交通事故やスポーツによるケガなど、過去に何らかの膝の外傷を負った経験がある場合、ケガの痛みが一旦完治しても、後遺症が残ることがあります。
後遺症が長年に渡り、歩行や走る際に膝関節への負担が蓄積されていき、痛みや炎症となって現れることも珍しくありません。
体重の増加
体重が増加すると、膝にかかる負担は増えた体重の数倍も増大します。
特に生活習慣の変化などで急激に体重が増加すると、下肢の筋力だけでは支えきれなくなり、膝に負担が生じやすくなります。
サイズの合わないシューズを履いている
足のサイズよりも大きい靴を履いていると、歩いたり走ったりする際に無意識のうちに足をかばうようになり、膝に大きな負担がかかります。
また、姿勢そのものが不安定になり、膝に負担をかけてしまいます。
関連記事:【膝の違和感】膝を伸ばしたときに出る痛み以外の症状と原因について解説
自宅でできる膝の内側の痛みを和らげる方法
膝の内側が痛む場合、自宅でストレッチやテーピングなどをすることで症状を緩和できる可能性があります。
筋力トレーニング
椅子に座った状態で、片方の膝を真っすぐ伸ばし水平になるところまで上げて1分間その状態を保持します。
交互に両脚を行うようにします。1日1分間3回を3セット行うと良いでしょう。
慣れてきたら、足首に0.5~1㎏の重り(砂糖や塩の袋でもOK)を付けて同じトレーニングを行います。
これにより大腿四頭筋が鍛えられ、膝が安定化するため、膝の内側の痛みが軽減しやすくなります。
ストレッチ
あぐらをかいた状態で床に座り、左右いずれかの脚を前方に伸ばします。
伸ばした脚のつま先を内側に倒すようにゆっくりと動かし、上半身は外側に倒していきます。
この動作を行うことで、膝の内側が伸びている感覚が得られるはずです。
毎日継続的に行うことで、徐々に膝の腱や筋肉の柔軟性が戻り、症状が緩和されます。
ただし、ストレッチの際に痛みや痺れなどを感じた場合には、無理に続けるのではなく整形外科を受診しましょう。
テーピング
ふくらはぎのあたりから太ももにかけて、痛みを感じている部分の周囲をなぞるように、半円を描くようにテープを貼ります。
このとき、皮膚および筋肉を太ももにかけて引っ張るように意識しましょう。
次に、ふくらはぎの内側から外側の太ももにかけてテープを真っ直ぐに貼ります。
さらに、2本目に貼ったテープに対してV字になるように3本目のテープを貼って完成です。
関連記事:膝の裏が痛いのはなぜ?歩きすぎが原因?おすすめストレッチ方法を紹介
整形外科による検査と治療について

右足のみ立膝をつき前方に体重をかけた状態で、左の足を後方に伸ばし10秒ほどキープします。
その後、反対側の足に替えて同様に10秒キープします。
足を伸ばす際には深呼吸をしながらキープするのがポイントです。
なお、痛みを感じる場合は無理をせず、徐々に体重をかけていきましょう。
膝の内側に痛みを感じる場合、今回紹介した疾患以外にもさまざまな原因が考えられます。
早期に改善するためにはまず精密な検査が必要であり、検査の結果を受けて専門医による治療が不可欠です。
検査
膝の痛みに対して用いられる検査は、レントゲンやエコー、MRI検査などがあります。
特に激しい痛みがある場合には、レントゲンを撮影し骨に異常がないかを調べる必要があるのです。
もし骨に異常が認められなかった場合、エコーやMRI検査などを用いて、関節周辺のどこに炎症ができているのかを検査します。
最終的には、手術で実際に膝の中を覗く関節鏡検査を治療と同時に行う場合もあります。
治療
検査の結果、膝の痛みの原因が明確になったら、疾患や状態に合わせた治療方針を決めます。
多くの整形外科では、超音波治療やヒアルロン酸注射、保存療法などが用いられます。
それ以外にも脂肪幹細胞治療やPRP療法、PFC-FD療法といった再生医療、体外衝撃波治療、ハイドロリリース(筋膜リリース注射)などの治療を選択できる医療機関もあるでしょう。
ただし、症状が進行している場合には、これらの治療法では効果が見込めない可能性もあります。
効果が見込めない場合、関節鏡手術や骨切り術や人工関節置換術などの手術が必要になるケースもあります。
イノルト整形外科 痛みと骨粗鬆症クリニックは患者に合わせたオーダーメイド治療を提供
膝関節の痛みを根本から改善するためには、注射や保存療法以外にも筋力強化や減量が必要になることがあります。
このような場合、病院での治療だけでなく、運動や食生活といった生活習慣の改善、そしてリハビリを継続していかなくてはなりません。
そこで重要なのが、理学療法士と管理栄養士が在籍している整形外科を受診することです。
膝の痛みや状態は人によって異なるため、オーダーメイドの治療やリハビリが求められますが、理学療法士が在籍している整形外科では体力に合わせたトレーニングやストレッチの方法、コツなども指導されます。
また、管理栄養士の適切な食事の指導により体重のコントロールや筋力増強に必要な栄養摂取の助言を得ることができます。
イノルト整形外科 痛みと骨粗鬆症クリニックは、理学療法士と管理栄養士の両方が在籍している珍しい整形外科クリニックであり、注射や手術を含めた多様な治療はもちろん、リハビリや栄養指導も万全の体制でサポートします。
▶︎イノルト整形外科 痛みと骨粗鬆症クリニックの関節専門外来はこちら
まとめ
膝の内側に痛みが生じていても、初期の段階では症状が軽いことが多いため放置しがちです。
しかし、徐々に進行していくと痛みの強さや範囲が広がり、歩行や階段の昇り降りが困難になることも。
このような状態にならないよう、少しでも膝の異常を感じたら整形外科を受診するようにしましょう。
股関節の左や右だけが痛むのはなぜ?痛みがおこる場所と原因を解説
加齢や運動不足、体重の増加など、さまざまな要因によって股関節に痛みが生じることがあります。
なぜ股関節の痛みが起こるのか、主な原因や考えられる疾患などを解説するとともに、痛みを和らげるために効果のある運動やストレッチ方法について解説します。
▶︎イノルト整形外科 痛みと骨粗鬆症クリニックの関節専門外来はこちら
股関節に痛みがおこる場所と原因

股関節の痛みは、主に太ももの付け根部分にあたる鼠径(そけい)部に発生します。
股関節の痛みを訴える患者の多くは女性で、考えられる原因としては発育障害による後遺症や、幼少期から青年期の発育段階において股関節の形成不全が起こったことなどが挙げられます。
このような成長過程における原因以外にも、加齢にともない股関節が変形したり、軟骨が固くなったりして柔軟性を失い、痛みを感じることもあります。
加齢にともなう股関節の痛みは、過去に特段大きな病気をした経験がなくても発症することがあります。
関連記事:股関節が外れるような感覚やずれる原因は?|直し方や治療法を解説
股関節の痛みで考えられる疾患
股関節の痛みが生じたとき、どのような疾患が考えられるのでしょうか。
代表的なものをいくつか紹介しましょう。
①変形性股関節症
変形性股関節症とは、冒頭でも紹介した発育段階における股関節の形成不全によって起こる疾患です。
生まれつき、または成長過程で股関節がずれたまま大人になると、体重の増加にともない股関節に大きな負荷がかかるようになります。
その結果、股関節部分にある軟骨が摩擦や負荷によってすり減っていき、やがて骨同士が直接擦れ合うようになり激しい痛みを伴います。
また、変形性股関節症が悪化すると激しい痛みによって運動障害を招くこともあり、日常の基本動作である歩行や起立、階段の昇り降りなども困難になる場合が少なくありません。
関連記事:変形性股関節症を悪化させないためにやってはいけないこととは?
②関節リウマチ
関節リウマチとは、股関節を含む体のさまざまな関節部分に炎症を引き起こし、痛みを伴う疾患のことです。
特に中高年の患者に多い疾患ですが、なぜ発症するのか明確な原因やメカニズムは判明していません。
関節リウマチを発症すると腫れや痛み、患部の発熱といった症状が初期段階で現れますが、その後進行していくと関節が脱臼したり変形したりすることもあります。
③骨頭壊死
骨頭壊死とは、骨そのものに血液が十分に行き渡らなくなり、骨細胞が衰え、最悪の場合壊死していく疾患です。
私たちの十分な強度を維持するために、骨は血液からさまざまな栄養素を補給しています。
しかし、何らかの原因によって十分な血液が行き渡らなくなると、必要な栄養素を補うことができず植物のように枯れていってしまいます。
股関節に発症する骨頭壊死は「大腿骨頭壊死」ともよばれ、初期段階で股関節の痛みや炎症を伴います。
時間の経過とともに痛みが悪化している場合には、できるだけ早めに医師の診察を受ける必要があるでしょう。
股関節の左や右だけが痛むのはなぜか
股関節は左右の鼠径部が同時に痛むこともあれば、左右いずれかが痛むこともあります。
左右のいずれか一方だけが痛むのはさまざまな原因が考えられますが、たとえば骨盤の歪みや先天的な股関節の変形・異常、さらには過去に怪我を負った後遺症などで体重を支えるバランスが崩れていることなどが考えられるでしょう。
股関節の痛みが左右どちらか一方のみに現れるのは決して珍しいものではありません。
しかし、痛みが生じているということは、体に何らかの異常が出ているサインでもあるため、早急に医師の診察を受けるようにしましょう。
関連記事:形性股関節症を悪化させないためにやってはいけないこととは?
股関節の痛みで40代以降の女性に多い理由
股関節の痛みの主な原因である変形性股関節症は、特に40代以降の女性に多いとされています。
実は股関節の変形や異常は、幼少期や青年期からすでに発症しているケースが多いのです。
しかし、成長過程であることから股関節に多少負担がかかっても違和感や痛みは感じにくく、気付かないことがほとんどです。
また、成人してからも20代、30代のうちは股関節にある軟骨が摩擦や衝撃をある程度吸収してくれるため、痛みを感じにくい傾向があります。
加齢とともに骨への負担が徐々に積み重なっていき、軟骨がすり減った状態になったときに痛みを訴える患者が多いのです。
ただし、股関節の歪みや体重、日常生活の運動量なども個人差があるため、20代や30代といった若い女性でも股関節の痛みを発症する可能性は十分あります。
関連記事:股関節が外れるような感覚やずれる原因は?|直し方や治療法を解説
股関節の痛みを和らげる運動やストレッチ方法
股関節の痛みを発症したとき、仕事や診察時間の都合などですぐに病院を受診できないこともあるでしょう。
そのような場合、少しでも痛みを緩和するためにはストレッチや運動が有効です。
股関節のストレッチ①

右足のみ立膝をつき前方に体重をかけた状態で、左の足を後方に伸ばし10秒ほどキープします。
その後、反対側の足に替えて同様に10秒キープします。
足を伸ばす際には深呼吸をしながらキープするのがポイントです。
なお、痛みを感じる場合は無理をせず、徐々に体重をかけていきましょう。
股関節のストレッチ②

床に座った状態で両足を開き、左右の足の裏を合わせます。
深呼吸をしながら足を体に引き寄せるようにして20秒ほどキープします。
このとき、背筋をしっかりと伸ばしながらキープすることを心がけましょう。
もし、股関節が固く座った状態で足の裏を合わせられない場合には、仰向けに寝た状態でストレッチをしてみてください。
整形外科での検査方法
股関節に痛みが感じられる場合、多くは変形性股関節症ですが、それ以外にも関節リウマチや骨頭壊死、さらには股関節が骨折しているケースもあります。
正確な診断には検査が不可欠ですが、どういった方法で検査は行われるのでしょうか。
整形外科で行われている検査方法は主に以下の3つです。
①レントゲン
レントゲンはX線を用いたポピュラーな検査方法であり、骨に異常がないかを調べることができます。
触診によって痛みを感じる場所や炎症の状況、発熱などを見ながら、レントゲン検査を行う部位を決定します。
②エコー
エコー検査とは超音波を使った検査方法です。
筋肉や靭帯などに異常がないかを調べる際に用いられ、レントゲンとは異なり放射線による被爆のリスクがないため病室でも手軽に利用できるメリットがあります。
③MRI
レントゲン検査やエコー検査の結果、さらに詳しい検査が必要と判断された場合にはMRI検査が用いられます。
MRI検査は私たちの体を輪切りしたような断面状を調べることができ、レントゲンよりもさらに詳細なデータを得られます。
関連記事:変形性股関節症は手術せずに治せる?|再生医療とはどんな治療なのか
整形外科での股関節の痛みの治療方法

検査によって正確な診断が得られたら、股関節の痛みを解消するための治療に入っていきます。
整形外科で用いられる主な治療方法としては以下が代表的です。
リハビリ・運動療法
体重増加や運動不足によって股関節の痛みが生じている場合には、理学療法士の指導のもとリハビリや生活習慣の改善指導などが行われます。
ただし、リハビリや運動療法は症状が軽度な場合や手術からの回復具合にもよって変わるため、医師や理学療法士の判断が不可欠です。
超音波治療
超音波治療とは、特殊な医療器具で患部に超音波を当て、異常がある組織を修復させる治療方法です。
主に筋肉や靭帯などの異常が認められる場合に用いられることが多く、関節リウマチにも効果が期待されます。
ヒアルロン酸注射
股関節の痛みを緩和する目的として、ヒアルロン酸注射が選択される場合もあります。
ヒアルロン酸だけを処方するというよりも、鎮痛薬と一緒に投与することによって、組織の回復と抗炎症作用によって股関節の機能を回復させます。
再生医療
再生医療とは、損傷した組織の一部を回復させる治療方法のことです。
自分自身の組織や血液から抽出された成分を注射するため副作用のリスクが低いことがメリットです。
再生医療には脂肪幹細胞治療やPRP療法、PFC-FD療法などが存在します。
▶︎イノルト整形外科 痛みと骨粗鬆症クリニックの再生医療専門外来
体外衝撃波治療
体外衝撃波治療とは、その名の通り患部の上から衝撃波を与える治療法です。
1回あたりの長時間がわずか10分程度と短いことが特徴で、一定期間にわたって複数回治療を行います。
さまざまな炎症を回復する効果が期待されるほか、初期段階の骨壊死にも有効とされています。
関連記事:体外衝撃波治療の効果とデメリットは?|適応疾患や頻度についても解説
ハイドロリリース
ハイドロリリースとは筋膜リリース注射ともよばれ、癒着した筋膜を剥離することで痛みや痺れを緩和する治療法です。
エコー検査をしながら痛みの原因箇所を特定し、注射をする部位を特定することが一般的です。
▶︎イノルト整形外科 痛みと骨粗鬆症クリニックのハイドロリリース専門外来
手術
リハビリや注射、再生医療といった治療法でも改善が見込めない場合、最終的には手術が用いられることもあります。
たとえば、変形性股関節症の治療にあたっては、「内反骨切り術」や「外板骨切り術」、「人工股関節置換術」などが適用されます。
イノルト整形外科 痛みと骨粗鬆症クリニックは患者に合わせたオーダーメイド治療を提供
イノルト整形外科 痛みと骨粗鬆症クリニックでは、これまで股関節の痛みに悩む数多くの患者様に向けた治療を行ってきました。
レントゲン検査だけでなく、エコーやMRIによる精密検査に対応しているほか、今回紹介してきたような再生医療や体外衝撃波、ハイドロリリースなどの最新鋭の医療にも対応しています。
さらに、理学療法士のパーソナルリハビリも提供しており、股関節の治療に特化した医療機関のひとつです。
まとめ
股関節の痛みは、特に中高年の女性に多く現れる症状ですが、若年層でも発症する可能性は十分あります。
原因はよく分からないものの、一時的な痛みだろうと考えていても、徐々に症状が悪化することも多く、検査や治療を受けたときには病状が進行しているケースもあります。
少しでも股関節に違和感や痛みを感じたら、できるだけ早めに整形外科を受診しましょう。
股関節が外れるような感覚やずれる原因は?|直し方や治療法を解説
日常生活のなかで、不意に股関節が外れる、またはズレるような感覚に襲われることがあります。
筋肉の凝りによって起こる一時的な症状の場合もあれば、股関節の変形や歪みなどが原因の「変形性股関節症」という疾患を抱えている可能性もあります。
本記事では、股関節が外れる、ズレるような違和感を感じたとき、どのような治療法や治し方があるのか、症状が現れる原因についても解説します。
▶︎イノルト整形外科 痛みと骨粗鬆症クリニックの関節専門外来はこちら
股関節が外れるような感覚やずれる原因

股関節が外れる、またはズレるような感覚に陥ると、体に急に力が入らなくなり歩行が困難になることがあります。
痛みや痺れといった症状はないのに、股関節が外れるような独特の感覚に陥る原因は何なのでしょうか。
これにはさまざまな原因が考えられ、詳しい検査を行ってみないと正確な診断は難しいでしょう。
しかし、典型的な原因として考えられるのは、太ももからお尻にかけての筋肉が硬直し縮んでしまい、力が入らなくなってしまうことです。
本来、私たちが立ち上がったり歩いたりする際には、左右の太もも・お尻の筋肉がバランス良く伸縮しています。
しかし、何らかの理由によって左右のどちらかの筋肉が固まってしまうと、本来入るはずの力が抜けてしまい、股関節や骨盤そのものが外れたりズレたりする感覚に陥るのです。
このような症状は筋肉の一時的な疲労や凝りなどによって起こりますが、実際にはさまざまな疾患が隠れていることもあるため、異常が感じられた場合にはできるだけ早めに整形外科を受診することが重要です。
関連記事:股関節に痛みがおこる原因や場所を解説|右や左だけが痛むのはなぜ?
股関節のずれ・外れるような感覚で考えられる疾患
股関節が外れる、またはズレる感覚が頻繁に起こっている場合、どういった疾患が考えられるのでしょうか。
代表的な疾患を2つ紹介します。
腰椎椎間板ヘルニア
腰椎椎間板ヘルニアとは、腰椎の椎間板が神経を圧迫し、下半身に痺れや痛みを生じさせたり、足に力が入りにくくなる疾患です。
そもそも腰椎の椎間板は、背骨から腰にかけての骨をつなぎ合わせると同時に、クッションのような役割も果たしています。
椎間板が神経を圧迫することで感覚の麻痺や痺れ、痛みなどの症状が現れます。
腰椎椎間板ヘルニアは日常的に悪い姿勢のまま長時間座ったり、負荷のかかる作業をしたりすることで発症リスクが高まります。
変形性股関節症
変形性股関節症とは、股関節を形成する骨や軟骨が何らの理由によって損傷することで、傷みや機能障害を引き起こす疾患です。
中高年の女性が発症する割合が高いですが、生活習慣や体重、成長期における股関節の形成状態によっては若年層でも発症することがあります。
足の付け根あたりが痛むことが多いですが、進行状態によっては下半身に違和感や痺れを感じたり、股関節が外れるような感覚を訴える患者も少なくありません。
股関節のずれ・外れるような感覚が女性に多い理由
股関節がズレる、外れるような違和感を訴える患者の割合は、特に女性に多い傾向にあります。
その理由ははっきりと分かっていないのが現状ですが、ひとつの可能性として考えられるのは男女の骨盤の違いがあります。
女性は男性に比べて骨盤が大きく、伸縮しやすい構造となっています。
子どもを出産するためこのような構造の違いが見られますが、骨盤が大きく伸縮しやすいということは歪みが生じやすいことも意味します。
股関節の歪みや変形は幼少期から現れることも多いですが、子どもは体重の負担も小さいため痛みや違和感を感じることが少ないです。
また、若年層の場合は軟骨が摩擦や衝撃を吸収してくれるため、違和感に気付かないことも多いようです。
▶︎イノルト整形外科 痛みと骨粗鬆症クリニックの関節専門外来はこちら
股関節のずれ・外れるような感覚を放置するリスク
股関節のズレや外れるような違和感が慢性的に続いていたとしても、痛みが伴わないと放置してしまうケースも少なくありません。
しかし、これによってさまざまなリスクが伴うこともあります。
特に多いのが、ズレや外れるような違和感から痛みに変わっていくことです。
はじめのうちは立ち上がったタイミングや歩行、階段の昇り降りなどの際に痛みを感じ、やがて進行していくと横になっているときでも常に激しい痛みを伴うようになります。
最悪の場合、股関節に重大な損傷を負ってしまうと再生不可能になり、人工関節への置換手術が必要になることもあるのです。
関連記事:変形性股関節症を悪化させないためにやってはいけないこととは?
自宅でできる股関節のずれ・外れるような感覚の直し方
上記で紹介した内容は、腰椎椎間板ヘルニアや変形性股関節症といった疾患にかかった場合のリスクですが、股関節のズレや外れるような感覚が一時的に現れた場合には自宅で簡単なエクササイズをすることで治ることもあります。
冒頭でも紹介した通り、一時的に股関節がズレたり外れるような感覚に陥るのは、太ももからお尻にかけての筋肉が硬直していることが原因として考えられます。
そのため、まずはストレッチをして筋肉をほぐすことが重要です。
股関節のストレッチ

- 1.床に座って両足を開き、左右の足の裏を合わせます。
- 2.深呼吸をしつつ、体を前に倒すような姿勢で20秒キープします。
- 3.背筋は曲げずにまっすぐ伸ばすことを意識しましょう。
股関節が固くなっている場合、座った状態で両足を無理に合わせようとすると筋肉や腱を痛める可能性もあるため、決して無理は禁物です。
スクワット

- 1.両足を肩幅に開き、つま先を正面に向けた状態で立ちます。
- 2.両手は頭の後ろで組み、視線は正面に向けます。
- 3.垂直に体重を下ろすイメージで、深呼吸をしながら3秒程度をかけて膝をゆっくりと曲げます。
- 4.膝を伸ばし、ゆっくりともとの姿勢に戻します。
上記の動作を20〜30回程度繰り返します。
関連記事:変形性股関節症は手術せずに治せる?|再生医療とはどんな治療なのか
整形外科での検査方法
股関節のズレや外れるような違和感が続く場合には、整形外科を受診し正確な検査を受けることが重要です。
医療機関では症状に合わせてさまざまな検査方法が用いられますが、今回はその中でも代表的な3つの方法を紹介しましょう。
レントゲン
レントゲンとはX線を用いた検査方法です。
骨に異常がないかを調べる際に用いられることが多いですが、放射線を使用するため検査の前には触診や問診によって患部を特定し、限られた範囲のみを撮影します。
エコー
超音波を照射し、内部の異常を調べる検査方法をエコー検査とよびます。
筋肉や靭帯の損傷を調べるときに用いられることが多く、放射線による被爆リスクもないため病室でも手軽に検査できます。
MRI
MRIとは、全身または体の一部を輪切りにしたような断面画像を撮影する検査方法です。
レントゲンやエコー検査では判別が困難な情報やデータも詳しく収集できるのがMRIの強みといえます。
整形外科での治療方法

股関節の治療には、症状や進行状況に応じてさまざまな方法があります。
整形外科で行われる代表的な治療法を紹介しましょう。
リハビリ・運動療法
股関節のズレや外れるような感覚は、日々の生活習慣や動きのクセ、体重増加などにより、骨盤の歪みが原因となっていることもあります。
このような初期段階の治療では、理学療法士の指導のもと適切なリハビリや生活習慣の改善指導などが行われます。
また、手術後もリハビリや運動療法は不可欠ですが、これらは回復状況に合わせて医師や理学療法士の判断のもとで治療が必要です。
超音波治療
専用の医療器具を使用し、患部に超音波を照射する治療法を超音波治療とよびます。
筋肉や靭帯の異常、炎症などが発生している際に超音波治療が用いられることが多く、組織の修復・回復に効果が見込める治療法です。
ヒアルロン酸注射
軟骨の損傷によって股関節の違和感や痛みが発生している場合、ヒアルロン酸注射による治療が選択されることがあります。
痛みも併発している場合には鎮痛薬と一緒に投与し、組織および股関節の機能を回復させます。
再生医療
股関節の骨や組織が損傷している場合、脂肪幹細胞治療やPRP療法、PFC-FD療法といった再生医療が用いられる場合もあります。
損傷した骨や組織を再生する治療法であり、自分自身の組織や血液を用いるため副作用のリスクを抑えられます。
▶︎イノルト整形外科 痛みと骨粗鬆症クリニックの再生医療専門外来
体外衝撃波治療
患部の皮膚の上から衝撃波を与え、患部の炎症を回復する治療法です。
複数回の通院が必要ですが、1回あたりの治療時間が短いため患者の負担も少ないことがメリットです。
初期段階の骨壊死が認められる場合、体外衝撃波治療によって改善することも期待されます。
関連記事:体外衝撃波治療の効果とデメリットは?|適応疾患や頻度についても解説
ハイドロリリース
一時的な筋肉の硬直や癒着などによって股関節のズレや外れるような感覚がある場合、ハイドロリリースが治療法として用いられることもあります。
筋膜リリース注射ともよばれ、その名の通り癒着した筋膜を剥離することで症状を緩和します。
▶︎イノルト整形外科 痛みと骨粗鬆症クリニックのハイドロリリース専門外来
手術
股関節が外れるような違和感を放置したまま長期間経過した場合、上記で紹介したさまざまな治療法では改善が見込めないこともあります。
そのような場合には、最終的に手術が必要となる場合もあるでしょう。
変形性股関節症の治療にあたっては、主に「内反骨切り術」や「外板骨切り術」、「人工股関節置換術」などが選択されます。
イノルト整形外科 痛みと骨粗鬆症クリニックは患者に合わせたオーダーメイド治療を提供
股関節が外れる・ズレるような違和感は患者にとっても表現が難しく、医師に自分自身の症状を正しく伝えられないこともあります。
そのため、このような症状を改善するためには、股関節の治療を多く手掛けた実績のある整形外科に頼るのがベストです。
イノルト整形外科 痛みと骨粗鬆症クリニックでは、これまで多くの患者の治療を手掛けており、再生医療や体外衝撃波、ハイドロリリースといった最新鋭の治療法にも対応しています。
また、症状がうまく伝えられない場合でもレントゲンやエコー、MRIなどによって徹底的に検査を行い、その原因を特定、患者様に合わせた最適な治療法を提案します。
症状が軽い場合には、専門の理学療法士のもとでパーソナルリハビリも提供しています。
▶︎イノルト整形外科 痛みと骨粗鬆症クリニックの関節専門外来はこちら
まとめ
股関節がズレる、外れるような感覚の原因はさまざまで、自分自身の判断に頼るのは危険です。
まずは整形外科を受診し、精密検査などを受けて正確な診断をしてもらいましょう。
イノルト整形外科 痛みと骨粗鬆症クリニックでは、患者様一人ひとりの症状に応じてきめ細かな検査と治療を提供しており、これまで多くの治療実績があります。
股関節の違和感に悩んでいる、または不安を感じている方はぜひ一度受診ください。
膝に突っ張りを感じる原因や疾患|解消するストレッチ方法を解説
椅子から立ち上がったときや膝を曲げたとき、正座をしたタイミングで、膝が突っ張るような感覚を覚えたことはないでしょうか。
単なるむくみの可能性もありますが、実は「変形性膝関節症」という疾患が隠れているかもしれません。
本記事では、膝が突っ張る感覚の原因や治療方法、日常的に行っておきたいストレッチなどもあわせて紹介します。
▶︎イノルト整形外科 痛みと骨粗鬆症クリニックの関節専門外来はこちら
膝に突っ張りを感じるのはなぜか?

膝は体重を支えるために重要な役割を果たしており、複数の筋肉によって関節の曲げ伸ばしを支えています。
膝が突っ張るような感覚がある場合、太ももの周辺にある筋肉が硬直し柔軟性を失っているケースもあれば、膝関節そのものに何らかの異常が発生している可能性も考えられます。
特に膝の突っ張りを生じさせることの多い筋肉としては、大腿四頭筋や膝窩筋が挙げられるでしょう。
大腿四頭筋は太ももにある筋肉で、股関節から膝にかけてつながっています。
この大腿四頭筋が凝り固まり柔軟性がなくなってしまうと、筋肉の伸縮性が失われ膝が突っ張ったような感覚が生じやすくなるのです。
膝窩筋は膝関節の周囲を取り囲むようにある筋肉で、膝の曲げ伸ばしをサポートする重要な役割を果たしています。
しかし、運動不足や長時間同じ姿勢のままでいると、凝り固まって柔軟性が失われ、膝を曲げたり立ち上がったりしたときに突っ張りを感じるようになります。
このように、運動不足が続いたり同じ姿勢のまま座ったりする時間が長いと、膝に突っ張りを感じることが多いのです。
関連記事:【膝の違和感】膝を伸ばしたときに出る痛み以外の症状と原因について解説
膝の突っ張る感じで考えられる疾患
膝の突っ張りは、筋肉の凝りだけでなく関節の異常が原因となっていることもあります。
そこで疑われるのが、膝関節の疾患のひとつである「変形性膝関節症」です。
その名の通り、何らかの理由によって膝関節が変形することによって現れる疾患であり、膝の突っ張りだけでなく激しい痛みを伴う場合もあります。
初期の段階では膝の関節にある軟骨がすり減っていきますが、やがて軟骨が減りすぎると骨同士がぶつかり合うようになり、関節そのものが変形していくのです。
膝は体重を支える働きもあることから、体重の増加によって膝への負担が増大して変形性膝関節症を発症するケースもあれば、加齢によって軟骨が徐々にすり減っていき発症するケースもあります。
また、運動不足によって大腿四頭筋や膝窩筋の筋力が低下していくと、筋肉が膝関節を支えきれなくなり不安定化し、軟骨がすり減っていくこともあります。
膝に突っ張りを感じやすい人の生活習慣

日頃の生活習慣が原因となって変形性膝関節症を発症するケースも少なくありません。
どういった生活習慣が発症リスクを高めるのか、代表的なものをいくつか紹介しましょう。
運動不足や偏った食生活
膝に突っ張りを感じやすくなる主な要因のひとつに、体重の増加が挙げられます。
たとえば、日頃から運動をする習慣がない方や、偏った食生活を送っていると太りやすくなり、膝への負担も増加してしまいます。
その結果、膝が突っ張ったような感覚を覚えるようになり、やがて変形性膝関節症を発症し悪化するおそれがあり注意が必要です。
長時間同じ姿勢でいることが多い
体重の増加だけでなく、膝や太ももなどの筋力低下も原因になると紹介しました。
デスクワークなどで長時間同じ姿勢でいることが多いと筋力が低下していくほか、筋肉そのものも凝り固まって柔軟性を失っていきます。
仕事に集中しているときは、気付かないうちに長時間同じ姿勢をキープしていることも多いですが、30分や1時間おきに椅子から立ち上がり、ストレッチをするなど同じ姿勢をキープしすぎないように心がけましょう。
また、筋肉の柔軟性を高めるためにも、お風呂上がりなどのタイミングでストレッチをすることも有効です。
関連記事:膝の内側が痛い原因を解説|考えられる疾患や病院での治療法は?
膝の突っ張る感じを放置するリスク
膝が突っ張った感覚があったとしても、初期段階では特に痛みや痺れなどもないため、あまり深刻にとらえることなく放置している方も少なくありません。
しかし、適切な治療や処置をとらずにいると、さまざまなリスクが顕在化することもあり危険です。
特に大きなリスクとして考えられるのが、変形性膝関節症の重症化です。
初期段階では突っ張りの感覚や軽度の痛み、違和感がある程度で日常生活に支障をきたすことは少ないですが、膝の軟骨がすり減り骨同士が接触するようになると、立ち上がるときや歩行のたびに強烈な痛みを覚えるようになります。
さらに悪化していくと、座っているときや横になっているときでも痛みが続くようになり、日常生活に支障をきたすこともあるのです。
変形性膝関節症が重症化すると、最悪の場合は人工関節を埋め込む手術でしか対応できなくなります。
▶︎イノルト整形外科 痛みと骨粗鬆症クリニックの関節専門外来はこちら
膝の突っ張る感じを解消するストレッチ方法

膝の突っ張る感覚を解消し、変形性膝関節症を予防するためには定期的な運動が効果的と紹介しました。
ウォーキングによって筋力をアップする方法もありますが、無理に長距離を歩いてしまうと膝に負担を加えてしまい症状が悪化する懸念もあるでしょう。
そこでおすすめしたいのが、ストレッチを習慣づけることです。
膝の突っ張りを解消するストレッチ①
仰向けに寝た状態で左右いずれかの膝を曲げます。
膝を両手で抱えるようにし、胸のあたりに向けてゆっくり引き寄せます。
腕や手の力で膝を引き寄せるのではなく、足の力で引き寄せることを意識しましょう。
5回程度繰り返したら、左右の膝を交代して同じようにストレッチをします。
膝の突っ張りを解消するストレッチ②
仰向けに寝た状態で左右いずれかの足をゆっくりと上げます。
30〜40cm程度上げた状態を5秒キープし、ゆっくりと足を下ろします。
足を上げるときは、アキレス腱を伸ばすように、かかとを押し出すようなイメージで行いましょう。
20回ほど繰り返した後、左右の足を交代して同じようにストレッチをします。
関連記事:膝の裏が痛いのはなぜ?歩きすぎが原因?おすすめストレッチ方法を紹介
整形外科での検査方法
膝が突っ張るような違和感がある場合、何が原因で症状が出ているのか正確に検査をしたうえで診断をしなければなりません。
整形外科では、主に以下の3つの方法で検査が行われます。
レントゲン
骨に異常がないかを調べる際に多く用いられるのがレントゲンです。
X線を使用することで組織内部の状態を把握できます。
特に痛みが強い場合、骨や軟骨への影響が懸念されることからレントゲンによる検査が真っ先に行われます。
エコー
エコーとは超音波のことで、患部に特殊な超音波を照射し音の跳ね返りによって内部の異常を検知します。
膝関節に突っ張りを感じる場合、筋肉や靭帯に損傷がないかを調べるためにエコー検査が用いられることが多いです。
MRI
レントゲンやエコー検査の場合、患部の上から放射線や超音波を照射するため、平面的な画像でしか診断することができません。
しかし、MRIの場合、私たちの体を輪切りにしたような断面図を撮影できます。
これにより、レントゲンやエコー検査よりも詳細な検査データが収集でき、診断の精度も高まります。
整形外科での治療方法

膝が突っ張るような感覚がある場合、整形外科ではどのような治療が行われるのでしょうか。
代表的な治療方法をいくつか紹介します。
リハビリ・運動療法
症状が軽度で痛みも少ない場合、筋力低下や体重増加といった原因を解消することが重要となるため、理学療法士の指導のもとでリハビリや運動療法を行います。
超音波治療
膝の靭帯や筋肉などに異常が見られる場合、患部に超音波を照射して組織を修復・回復する超音波治療が行われます。
ヒアルロン酸注射
膝の軟骨がすり減っている場合には、もとの状態まで回復させ痛みや違和感を取り除くために、ヒアルロン酸を注射することもあります。
再生医療
膝の軟骨が消耗し、骨同士が擦れ合ってすり減っている場合には、脂肪幹細胞治療やPRP療法、PFC-FD療法といった再生医療によって回復させることもあります。
再生医療では自分自身の組織や血液を用いることから、副作用のリスクを抑えられるメリットがあります。
▶︎イノルト整形外科 痛みと骨粗鬆症クリニックの再生医療専門外来
体外衝撃波治療
膝関節が炎症を引き起こしている場合には、患部の上から衝撃波を与える体外衝撃波治療が有効なケースもあります。
複数回の通院は必要であるものの、1回あたりの治療時間が15分程度と短く、患者への負担が少ないことがメリットです。
関連記事:体外衝撃波治療の効果とデメリットは?|適応疾患や頻度についても解説
ハイドロリリース
筋肉が硬直・癒着している場合、ハイドロリリース(筋膜リリース注射)によって改善する方法もあります。
癒着した筋膜を剥離することで、痛みや炎症、突っ張り感などの症状を緩和できます。
▶︎イノルト整形外科 痛みと骨粗鬆症クリニックのハイドロリリース専門外来
手術
膝の突っ張り感を放置したまま変形性膝関節症が悪化し、上記で紹介したような治療を行っても改善が見込めない場合には手術が行われることもあります。
変形性膝関節症で適用される手術としては、主に「関節鏡視下手術」や「骨切り術」、「人工膝関節置換術」などがあります。
イノルト整形外科 痛みと骨粗鬆症クリニックは患者に合わせたオーダーメイド治療を提供
膝関節が突っ張る感覚や何らかの違和感がある場合、状態を悪化させないためにも早期に整形外科を受診することが重要です。
イノルト整形外科 痛みと骨粗鬆症クリニックでは、これまで多くの膝関節治療にあたってきた実績があり、再生医療や体外衝撃波、ハイドロリリースといった最新鋭の治療法にも対応しています。
症状に応じてレントゲンやエコー、MRIなどの検査を丁寧に行ったうえで原因を特定し、患者様に合わせたオーダーメイドの治療を提供します。
症状が軽度で薬物や手術による治療が不要な場合には、専門の理学療法士のもとでパーソナルリハビリも提供しています。
まとめ
膝が突っ張るような感覚があっても、単なるむくみの一種だと捉えてしまい放置する方も少なくありません。
しかし、適切な処置や治療が遅れてしまうと症状がさらに悪化していき、日常生活にも支障をきたすこともあるのです。
そのため、できるだけ早めに信頼できる整形外科を受診し、検査と治療を受けることが重要です。
膝への再生医療はこちら
体外衝撃波治療の効果とデメリットは?|適応疾患や頻度についても解説
関節の痛みや炎症、筋肉の凝りなどに長年悩まされている方は多く、湿布や投薬による治療をしても完全に回復できないケースがあります。
このような症状・疾患は生活習慣や加齢などによるものも大きいですが、スポーツや肉体労働などによって体を酷使してきた場合にも現れることがあります。
そこで、上記のような悩みを抱える方におすすめしたいのが「体外衝撃波治療」です。
本記事では、体外衝撃波治療とはどういった治療法なのか、期待される効果やデメリット、どの程度の頻度で治療を行うのか、気になる費用なども含めて詳しく解説します。
▶︎イノルト整形外科 痛みと骨粗鬆症クリニックの体外衝撃波治療外来はこちら
体外衝撃波治療とはどんな治療なのか
体外衝撃波治療とは、その名の通り患部の上から衝撃波を照射し、炎症や痛みなどを緩和するための治療法です。
日本ではあまり馴染みのない治療法で、初めて耳にした方も多いと思います。
実際に体外衝撃波治療を行っている整形外科は決して多くなく、最新の治療法のひとつです。
しかし、ヨーロッパを中心とした海外では徐々に広がりを見せています。
そもそも「衝撃波」とは、物理的な圧力波のひとつであり、放射線のように人体にリスクを伴うものではないため安全性が高いというメリットがあります。
体外衝撃波治療はもともと、結石を破砕するための治療法として開発された歴史がありますが、衝撃波の出力を低く設定することで骨折や疼痛の治療、再生医療などにも応用されるようになりました。
体外衝撃波治療の効果とデメリット
体外衝撃波治療はあまり馴染みのない治療法であることから、不安に感じる方も多いでしょう。
そこで、どういった効果が期待されるのか、反対にデメリットとして考えられるポイントも紹介します。
期待される治療効果
体外衝撃波によって期待される治療効果としては、手術や薬物治療を行わなくても痛みを緩和し、組織の修復を促すことが挙げられます。
衝撃波を照射することによって、患部の神経内にある痛みの伝達物質を減少させる効果があるためです。
また、コラーゲンなどの生成を促す効果もあり、損傷した組織や細胞を再生・修復し正常化することもできます。
デメリット
体外衝撃波治療のデメリットを挙げるとすれば、以下のようなものがあります。
- 翌日の痛み・腫れ
- 複数回の通院が必要
- 治療費が高額
体外衝撃波治療は施術中の痛みが少ないですが、人によっては施術後当日、または翌日以降に痛みや腫れ、赤みなどが出てくることもあります。
また、体外衝撃波治療の施術時間は1回あたり数分から10分程度と短いですが、複数回にわたって通院が必要です。
さらに体外衝撃波治療は一部の疾患を除き保険適応外であり、治療費が高額になりがちです。
どの程度の治療費がかかるのか、具体的な相場については、以下の「体外衝撃波治療にかかる費用」の章で詳しく解説します。
体外衝撃波治療に適応される疾患や症状

体外衝撃波治療はさまざま疾患や症状の治療に適応されますが、具体的にどういったものがあるのでしょうか。
症状
冒頭でも紹介した通り、体外衝撃波治療は炎症や痛みなどの症状を緩和するための治療法です。
また、運動不足や同じ姿勢をキープした状態が続くと筋肉のこわばりや凝りなどが現れることもあります。
これらの症状を改善する際にも体外衝撃波治療が適応されるケースがあります。
通常、痛みや炎症、凝りなどの症状が見られる場合、ストレッチや湿布、投薬などによる治療が行われますが、いずれの方法を試してみても改善が見られない場合に選択される治療法です。
疾患
具体的な疾患の一例としては、以下のようなものが挙げられます。
- 変形性関節症
- アキレス腱炎
- 膝蓋腱炎(ジャンパー膝)
- 足底筋膜炎・踵骨棘
- 上腕骨外側・内側上顆炎(テニス肘・ゴルフ肘)
- 五十肩・石灰沈着性腱板炎
- 腰痛・肩こり
- 肉離れの後遺症 など
上記の疾患は、特に激しいスポーツを行う方や高齢者、体重増加によって関節に負担がかかっている方などが発症しやすい傾向にあります。
これらの疾患以外にも、検査や診察の結果、医師が必要と判断した場合に体外衝撃波治療が選択されます。
関連記事:五十肩でやってはいけないこと4選|症状を和らげるストレッチや治療法を解説
体外衝撃波治療の頻度について
体外衝撃波治療を行う場合、症状や患者の体質などによっては1回で十分な効果が得られることもあります。
しかし、多くの場合は3〜5回程度の通院が必要であり、月1回程度のペースで治療を行う必要があるでしょう。
また、1回あたりの治療に要する時間は数分から10分程度と短時間で済みます。
また、体外衝撃波治療は外来通院のため入院の必要もありません。
▶︎イノルト整形外科 痛みと骨粗鬆症クリニックの体外衝撃波治療外来はこちら
体外衝撃波治療にかかる費用

体外衝撃波治療には「拡散型体外衝撃波」と「集束型体外衝撃波」という2種類があります。
拡散型体外衝撃波はすべて保険適応外となっており、約15,000円程度の費用がかかります。
一方、集束型体外衝撃波の場合は難治性足底筋膜炎のみ保険適応となっており、3割負担で15,000円程度です。
ただし、それ以外の疾患や症状に対しては拡散型と同様に保険適応外となり、1回あたりの治療で30,000円から55,000円程度の費用がかかります。
体外衝撃波治療に効果がないときは
体外衝撃波治療は体への負担も小さく短時間で治療が終わることがメリットといえるでしょう。
その一方で費用が高額であったり、症状や疾患によっては十分な効果が現れないケースもあります。
体外衝撃波は比較的広範囲の痛みや炎症、筋肉の凝りなどに効果を発揮しますが、局所的に症状が現れている場合には十分な効果が出ないこともあります。
そこで有効な方法といえるのが、ハイドロリリースです。
ハイドロリリースは筋膜リリース注射ともよばれ、五十肩や肩こり、腰痛などに効果が見込める治療法です。
特定の部位を押したときに痛みがあるなどの症状があれば、ハイドロリリースによる治療を行うことで改善が見込める可能性があります。
また、ハイドロリリースは初回治療時に保険が適用されます。
費用負担が高額な体外衝撃波治療よりも手軽なため、整形外科ではハイドロリリースによる治療を選択する患者も少なくありません。
▶︎イノルト整形外科 痛みと骨粗鬆症クリニックのハイドロリリース専門外来はこちら
イノルト整形外科 痛みと骨粗鬆症クリニックは患者に合わせたオーダーメイド治療を提供
体外衝撃波治療は日本国内で比較的新しい治療法であることや、一部を除き保険適応外となっているため、対応している整形外科は限られています。
イノルト整形外科 痛みと骨粗鬆症クリニックでは、体外衝撃波治療外来を設置しており、患者様の抱えるさまざま悩みや不安を解消しながら最適な治療法を提案しています。
医療に関する専門知識がない方にとっては、自分の症状や疾患を改善するために、体外衝撃波治療が適しているのかハイドロリリースを含めたほかの治療法が適しているのか判断することは難しいものです。
イノルト整形外科 痛みと骨粗鬆症クリニックでは、専門外来に訪れた患者様から症状をヒアリングし、まずは詳しい検査を行ったうえで最適な治療法を検討します。
もちろん、患者様によっては「できるだけ費用を抑えたい」、または「多少費用はかかっても早期に改善したい」といった要望があります。
そのような希望にも応えられるよう、コミュニケーションをとりながら患者様が納得できる治療法を選択していきましょう。
▶︎イノルト整形外科 痛みと骨粗鬆症クリニックの体外衝撃波治療外来はこちら
体外衝撃波についての実際の動画
まとめ
体外衝撃波治療は短時間で治療が終わり効果も見込める最新の治療法です。
一部を除き保険適応外で治療費が高いというデメリットがあります。
自由診療だから高い効果が期待できるとも限らず、まずは検査を受けて医師の診断をもとに治療方法を検討することが重要です。
整形外科のなかでも体外衝撃波治療に対応しているクリニックは限られているため、信頼できるところをお探しの方は、ぜひ一度イノルト整形外科 痛みと骨粗鬆症クリニックへお越しください。
骨粗鬆症の治療に使用される注射の一覧と効果・副作用について解説
骨の密度が低下し、内部がスカスカの状態になる骨粗鬆症。
治療をしないまま放置しておくと骨折リスクが高まるだけでなく、深刻な後遺症が残り日常生活に支障をきたす恐れもあります。
骨粗鬆症の治療は薬物療法がメインですが、特に注射は骨密度を向上させるために有効な方法のひとつです。
そこで本記事では、骨粗鬆症の治療にはどういった注射が用いられるのか、主な種類を紹介するとともに、期待される効果や副作用、注射を打つ頻度、治療にかかる費用なども詳しく解説します。
▶︎イノルト整形外科 痛みと骨粗鬆症クリニックの骨粗鬆症専門外来はこちら
骨粗鬆症の治療に使用される注射と頻度
骨粗鬆症の治療にはさまざまな薬が用いられます。
大きく分けると内服薬と注射製剤の2つが存在しますが、今回は代表的な注射製剤をいくつか紹介しましょう。
①ビスホスホネート製剤
ビスホスホネート製剤は骨粗鬆症に用いる治療薬のなかでも特にメジャーな存在であり、注射だけでなく内服薬としても処方されます。
アレンドロン酸やリセドロン酸、イバンドロン酸、ミノドロン酸、ゾレドロン酸などが代表的で、破骨細胞の働きを抑える高い効果が期待できます。
②デノスマブ製剤
デノスマブ製剤はビスホスホネート製剤よりもさらに強力な効果が期待できる注射製剤です。
1回あたりの注射で8,000円程度(保険適用3割負担の場合)と高価ですが、半年に1回程度の皮下注射で済みます。
③テリパラチド製剤
テリパラチド製剤は骨芽細胞の働きを促進させる効果のある注射製剤です。
特に骨折のリスクが高い場合に用いられることが多く、毎日または週に2回程度の皮下注射を行います。
④ロモソズマブ製剤
ロモソズマブ製剤は最新の注射製剤であり、骨粗鬆症に対してもっとも効果が期待できるとされています。
毎月1回、1年間にわたって皮下注射を行います。
▶イノルト整形外科 痛みと骨粗鬆症クリニックの骨粗鬆症専門外来はこちら
骨粗鬆症の治療に使用される注射の効果と副作用
骨粗鬆症の治療にあたっては、注射製剤の効果と副作用のリスクを十分に把握したうえで最適な方法を検討しなければなりません。
上記で紹介した注射製剤は、それぞれどういった効果・副作用があるのか詳しく解説しましょう。
①ビスホスホネート製剤
【効果】
破骨細胞の働きを抑え、骨密度を上昇させ骨が破壊されるのを防ぐ
【副作用】
骨形成まで抑える働きがある
逆流性食道炎・胸焼け
ごく稀に顎骨壊死のリスクがある(0.001%) など
②デノスマブ製剤
【効果】
破骨細胞の働きを抑え、骨密度を上昇させ骨が破壊されるのを防ぐ
【副作用】
ごく稀に顎骨壊死のリスクがある(0.001%)
③テリパラチド製剤
【効果】
骨芽細胞の働きを促進させ、骨をつくる
【副作用】
吐き気
④ロモソズマブ製剤
【効果】
骨芽細胞の働きを促進させ、骨をつくる
【副作用】
心血管疾患の既往がある患者に使用した場合、稀に突然死のリスクがある
関連記事:骨粗鬆症(骨粗しょう症)はどんな検査をするの?検査方法や診断について
参考記事:骨粗鬆症の薬が危険といわれる理由|副作用や注射治療について解説|横浜内科・在宅クリニック
どんな人が骨粗鬆症の注射を受けるべきか

骨粗鬆症にはさまざまな治療法があり、内服薬を用いるケースも少なくありません。
では、どういった場合に注射製剤を選択したほうが良いのでしょうか。
代表的な2つのケースを紹介します。
①骨密度の低下が著しい
年齢を重ねていくと身体機能が衰えるばかりでなく、体内の細胞や組織、さらには骨の形成もされにくくなり、骨密度が低下しがちになります。
骨密度が下がるということは、わずかな衝撃や圧力が加わっただけで骨折をするリスクが高まり、治癒にも時間を要することになるのです。
骨密度の著しい低下が見られる場合、注射製剤を投与し骨密度の上昇および骨形成そのものをサポートする必要があります。
②内服を忘れることがある・煩わしい
骨粗鬆症に限らず、病気の治療にあたって処方される内服薬は毎日定期的に摂取することで効果が得られます。
しかし、仕事が忙しく食生活が不規則になってしまったり、そもそも内服を忘れたりすることが多い方もいます。
そのような場合、定期的に通院し注射を打つ治療法が有効といえるでしょう。
関連記事:骨粗鬆症の初期症状は気づきにくい?|骨粗鬆症の原因も解説
骨粗鬆症の治療における注射の頻度について
骨粗鬆症の治療にあたっては、どの程度の頻度で通院しなければならないのかによっても内服・注射の選択の判断基準として重要です。
上記で紹介した注射の種類によっても通院頻度は異なるため、それぞれの違いを解説しましょう。
①ビスホスホネート製剤
ビスホスホネート製剤は内服薬として処方されるケースが多いですが、注射製剤を用いる場合には、薬剤の種類によっても1週間、4週間、1ヶ月と通院頻度は異なります。
また、点滴限定ではあるものの1年に1回で済む製剤も販売されました。
②デノスマブ製剤
デノスマブ製剤は半年に1回程度の皮下注射で済みます。
ただし、効果を持続するためには使用し続けることが前提であり、注射を中止してしまうと骨密度が極端に低下するリスクがあるため注意が必要です。
③テリパラチド製剤
テリパラチド製剤は、自己注射と通院での皮下注射から選ぶことができます。
自己注射の場合は、毎日または週に2回程度、通院の場合は週1回の皮下注射を行います。
④ロモソズマブ製剤
ロモソズマブ製剤は、毎月1回、1年間にわたって両肩に皮下注射を行います。
▶︎イノルト整形外科 痛みと骨粗鬆症クリニックの骨粗鬆症専門外来はこちら
骨粗鬆症の治療における注射の費用

骨粗鬆症の注射は定期的に行う必要があるため、治療にかかる費用も気になるところです。
注射製剤ごとの費用相場、および保険適用の可否についても解説しましょう。
ビスホスホネート製剤
骨粗鬆症の治療薬としてもっともメジャーなビスホスホネート製剤は、保険が適用される注射製剤です。
製品によっても多少価格は異なりますが、3割負担の場合で1回あたりおよそ1,000円程度の費用で済みます。
デノスマブ製剤
デノスマブ製剤も保険が適用される注射製剤ですが、ビスホスホネート製剤よりも効果が強力なため、3割負担の場合1回あたりの注射で8,000円程度の費用がかかります。
ただし、注射を打つ頻度は半年に1回程度と少ないため、トータルの費用として考えると安価といえるでしょう。
テリパラチド製剤
テリパラチド製剤は毎日または週に2回程度の自己注射、週1回の通院注射が選べます。
週2回の自己注射の場合、ひと月に換算すると3割負担で約15,000円程度の費用になります。
ロモソズマブ製剤
ロモソズマブ製剤の注射にかかる費用はテリパラチド製剤と同程度であり、3割負担の場合ひと月に換算すると15,000円程度となります。
注射以外の骨粗鬆症の治療法は?
骨粗鬆症の治療は骨密度を上げることが目的のため、クリニックで行うのは注射や点滴、内服薬による薬物療法がメインとなります。
これらと並んで重要となるのが、日々の生活習慣の改善です。
特に、骨のもととなるカルシウムを積極的に摂取することはもちろん、カルシウムの吸収を助けるビタミンKやビタミンB6、B12なども不可欠です。
さらに、ウォーキングなど適度な運動を継続することにより、骨に刺激が加わり骨密度が強化されていきます。
イノルト整形外科 痛みと骨粗鬆症クリニックは患者に合わせたオーダーメイド治療を提供
骨粗鬆症は特に中高年の女性に多く見られる疾患であり、40代を目安に定期的に検査を受けることが重要です
骨折をしたときに初めて、自身が骨粗鬆症であることを認識する患者様も少なくありません。
ただし、骨粗鬆症と一口にいっても、一人ひとりの骨密度は異なり症状の進行具合も同じではありません。
そのため、今回紹介したようにさまざまな注射製剤を比較しながら、最適なものを選ぶ必要があります。
イノルト整形外科 痛みと骨粗鬆症クリニックでは、骨粗鬆症専門外来を設置しており、これまで多くの患者様の治療にあたってきました。
特に、これまで一度も骨粗鬆症の検査を受けたことがない、または数年以上検査をしていないという方は、ぜひ一度受診ください。
テレビ取材を受けた骨粗鬆症診療とは?
骨粗鬆症の診療でイノルト整形外科 痛みと骨粗鬆症クリニックがテレビによる取材を受けた時の動画です。
映像やナレーション、テロップ等を使ったわかりやすい解説となっておりますので、こちらもぜひご覧ください。
まとめ
骨粗鬆症は自覚症状がないまま進行するため、骨折をしたときに骨密度が大幅に減少していたことを初めて知る方も少なくありません。
骨粗鬆症を改善するためには、内服薬や注射による投薬治療がメインとなりますが、それ以外にも日々の生活習慣を見直し改善していくことが重要です。
中高年になると骨折をしてから回復するまで時間を要し、後遺症などによって日常生活に支障をきたすリスクも高まることから、定期的に骨粗鬆症の検査を行い必要に応じて治療をスタートさせましょう。


