膝関節のMRI検査でわかること|所要時間や痛みから診断される病気を解説
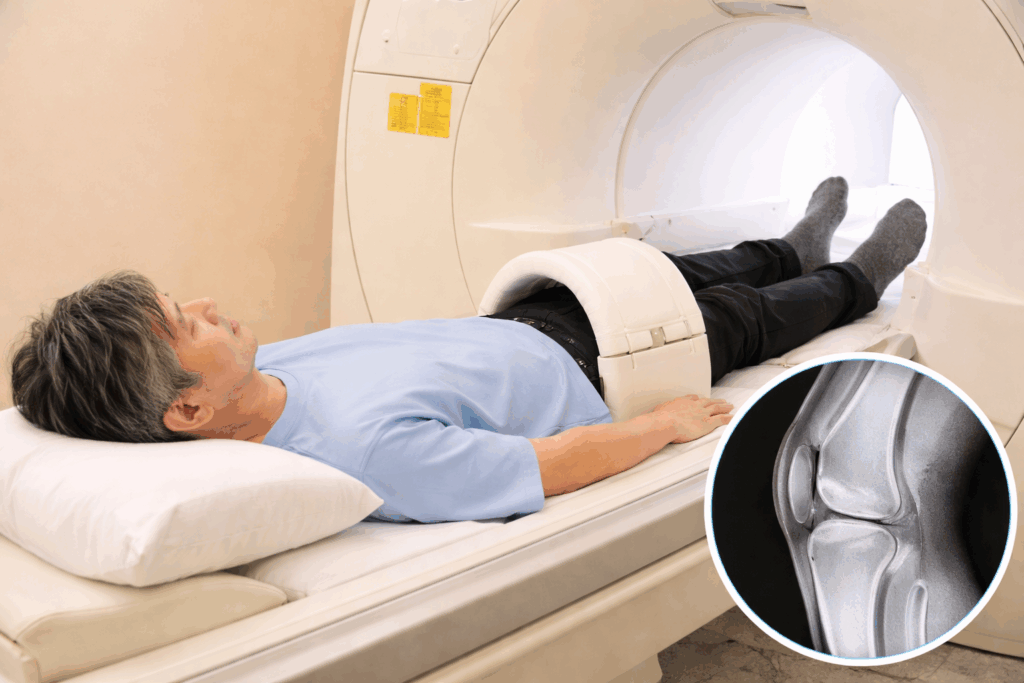
「膝が痛くてレントゲンを撮ったけれど、異常なしと言われた」
「ずっと痛みが引かないので、詳しく調べたい」
そんなとき、医師から提案される検査の一つが「MRI検査」です。
MRI検査は膝の状態を正確に調べることのできる優れた検査機器ですが、レントゲンとの違いや、どのような病気に適しているのか詳しく知らない方も多いのではないでしょうか。
この記事では、膝関節のMRI検査の役割から、診断される病気、検査の流れまでをわかりやすく解説します。
膝関節へのMRI検査の役割
MRIは、強力な磁石と電波を利用して、身体の断面を画像化する検査です。
最大の特徴は、レントゲンでは写し出すことが難しい「骨以外の柔らかい組織」も鮮明に捉えられる点にあります。
膝関節のMRI検査でわかること
MRI検査を行うと、以下のような状態を詳しく把握できます。
- 軟部組織の損傷:
レントゲンでは写らない「半月板」「靭帯」「軟骨」「筋肉」の状態がわかる - 炎症や水腫:
関節内にどれくらい水(関節液)が溜まっているか、どこで炎症が起きているかを可視化できる - 骨の内部状態:
骨の表面だけでなく、内部の「骨挫傷(骨のむくみ)」や「壊死」など、微細な変化も捉えられる
「レントゲン検査」との違い
レントゲン検査は、主に「骨の形や並び、隙間の広さ」を確認するのに適しており、どこの整形外科でも低い検査費用で簡易的に検査ができ、即結果が出るのがメリットです。
一方で、MRIはレントゲンでは判断できない「骨以外の組織」の損傷を詳細に見ることに長けています。
診断の精度がレントゲン検査のみの場合と比べると大幅に高まるため、多くの場合は、両方の検査を組み合わせて総合的に診断することが重要です。
MRI検査で診断される主な膝の病気
MRIの検査をすることで、理学療法士の施術や再生医療手術や手術など、今後の治療方針が明確になります。
半月板損傷
膝のクッションの役割を果たす「半月板」の亀裂や断裂を診断します。
放置すると関節軟骨を傷める原因になるため、MRIによる早期発見が非常に重要です。
関連記事:半月板損傷の軽度な場合について治療について解説|手術しないで治すことは可能か?
膝靭帯損傷
関節を支える「靭帯」が損傷していないかを調べます。
膝の代表的な靭帯損傷は、前十字靭帯、内側側副靭帯損傷、外側側副靭帯損傷、後十字靭帯損傷、膝蓋靭帯損傷、内側膝蓋大腿靭帯損傷が挙げられます。
MRI検査では損傷しているのか診断し、手術治療もしくは手術以外の保存治療など最適な治療法を決定します。
変形性膝関節症(軟骨損傷)
レントゲンでは変形性膝関節症はあまり疑えないでも、MRI検査では、軟骨が剥がれたり欠けたりした範囲や深さをミリ単位で特定可能なため、部分的な軟骨の損傷を診断することが可能です。
軟骨は一度失われると自然再生が難しいため、欠損が広がる前に再生医療や理学療法士の治療を検討することが大切です。
早期に発見して再生医療や理学療法士による治療を始めることで、変形性膝関節症の進行予防が期待できます。
関連記事:変形性膝関節症の治し方|手術や薬と筋力トレーニング・再生医療も解説
関連記事:【医師監修】膝の軟骨がすり減る原因とは?病名と治療法・予防策も解説
特発性大腿骨顆部壊死
膝の骨の一部に血が通わなくなることで、腐って膝痛を引き起こす病気です。
レントゲンに写らないごく初期の壊死を発見できる唯一の手段がMRIであり、早期発見できれば手術を回避できる可能性が高まります。
骨挫傷
膝の軟骨損傷から軟骨が膝に掛かる負担を吸収できなくなると、骨が浮腫んで傷んだ状態になり、MRIで明確に骨に異常を認められる、MRI検査なくしては診断は付かない病気です。
変形性膝関節症や半月板損傷、靭帯損傷に伴い骨挫傷を併発することが多く、骨挫傷があり痛みが強い場合は変形性膝関節症は休息に進行しやすい場合があります。
理学療法士の治療により骨挫傷の部位に負担を掛けないような身体の使い方に変えること、さらには集束型体外衝撃波治療や再生医療が骨挫傷には有効となります。
軟骨下骨折
MRI検査の結果は骨挫傷に似ていますが、こちらは原因の一つに骨が脆くなる病気である骨粗鬆症があることで、しゃがんだり、階段の上り下りの日常動作程度で膝の骨の一部が潰れる病気になり、MRIでしか見つけることができません。
腰椎と大腿骨の骨密度検査など骨粗鬆症の検査、および治療が必要になることに加え、理学療法士の治療により軟骨下骨折の部分に負担を掛けないように、膝の使い方や筋力や柔軟性などの調整も大事になります。
膝関節のMRI検査までの流れ
イノルト整形外科 痛みと骨粗鬆症クリニックでは、段階的な検査を行い、より高度な診断が必要な場合にはスムーズにMRIへの案内を行っております。
基本検査(レントゲン検査 + エコー検査)
まずはイノルト整形外科では、通常のレントゲン検査を行い、大まかな骨の状態に異常がないかを診断します。
必要に応じて、筋肉などの異常や炎症などで膝に液体が溜まっていることが疑われる場合は、超音波(エコー)検査も行います。
MRI検査の必要性の判断
レントゲンや超音波(エコー)検査において、上記2で解説した病気ではないと否定できる場合を除き、MRI検査にて詳細に調べることが大事になります。
医師から提案を受けなかった場合も、膝関節内の病気が疑われる場合は、積極的に検査を希望しましょう。
専門機関への予約
当院を含め多くの整形外科クリニックでは、理学療法士などのリハビリ治療のスペース確保を優先するため、MRI検査機を設置していません。
MRI検査が必要なときは、初診当日でもMRI検査が可能な患者様が受診しやすい立地、かつ早期検査が可能な医療機関へ紹介します。
先方の空き状況にもよりますが、最短で当日中に撮影を行うことが可能です。
※総合病院や一部のクリニックなどMRI検査機を設置している医療機関の場合、保険診療の制度により原則初診日はMRI検査を受けることができず、2回目以降の受診時での検査になります。
※通常のMRI検査機は、閉所恐怖症の方の場合は検査を受けるのが難しいことが多く、閉所恐怖症の方でも検査可能なオープン型MRI検査機での検査を受けることができる医療機関への紹介を希望する必要があります。
MRI室での撮影
提携施設にて、全所要時間1時間程度で、撮影時間は20~30分ほど横になって撮影を行います。
痛みはありませんが、撮影中は大きな音がするため耳栓などを着用することが多いです。
費用は検査機によりますが、3割負担で1万円程度です。
整形外科での結果説明
撮影データは速やかに読影され、当院の医師がMRI結果も含め現在の膝の状況と今後の最適な治療計画について解説いたします。

膝関節の詳しい診断ならイノルト整形外科 痛みと骨粗鬆症クリニックまでご相談ください
「他院では異常なしと言われたけれど、まだ膝が痛む」「自分の膝がどうなっているのか詳しく知りたい」という方は、ぜひイノルト整形外科 痛みと骨粗鬆症クリニックまでご相談ください。
当院では、MRI検査のデータに基づいた精密な診断はもちろん、その後の理学療法士の施術や再生医療など、患者様一人ひとりに合わせた最適な治療をご提案しております。
オンラインでのご予約やご相談も受け付けておりますので、まずはお気軽にお問い合わせください。
まとめ
膝関節のMRI検査は、レントゲンやエコー検査では診断できない「痛みの正体」を明らかにするための大切な検査です。
膝の半月板・靭帯・軟骨・骨の損傷を早期に見つけて、適切な治療を選んでいくことが、今後の膝の痛みに悩まされない日々を守ることにつながります。
イノルト整形外科 痛みと骨粗鬆症クリニックでは、提携機関と連携しながらスピーディなMRI検査とより正確な診断を目指しております。
一人で痛みを悩み我慢することなく、整形外科専門医と一緒に原因を突き止め、最適な治療を始めていきましょう。
【簡単】変形性膝関節症の運動療法|自宅でできる筋トレメニューを紹介

膝の痛みが続くと、動くのすら億劫になってしまいますよね。
しかし、変形性膝関節症の治療においては、痛みを軽減するために運動療法が用いられることも多々あります。
この記事では、ご自宅でも無理なく取り組める筋トレメニューを始め、膝を守るために知っておきたいポイントを詳しくご紹介します。

変形性膝関節症の運動療法で鍛えるべき筋肉
膝関節の負担を減らすためには、膝そのものだけでなく、周囲の筋肉をバランスよく鍛えることが大切です。
ご自宅でトレーニングを始めるときは、まず以下の筋肉を意識することから始めてみましょう。
- 大腿四頭筋(太もも):
膝を伸ばす筋肉で、膝への衝撃を吸収するクッションの役割を果たします。 - ハムストリングス(太もも裏側):
膝を曲げる筋肉で、歩行時の安定性を高めてくれます。 - 大殿筋・中殿筋(お尻) :
膝の「ねじれ」を防ぎ、負担を軽減する筋肉です。股関節の安定や歩行時のバランスを整えるのに役立ちます。 - 腓腹筋(ひふくきん):
ふくらはぎの筋肉で、足首や膝の安定に関わっています。 - 足底筋:
身体の土台となる部分です。バランスを保ち、膝への負荷を減らします。
関連記事:再生医療で膝の症状は治せる?メリットや治療法の種類と注意点を解説
変形性膝関節症の運動療法(筋トレ等)メニュー
運動を行うときは、「無理をせず、痛みの出ない範囲で行うこと」が大切です。
無理して毎日続けるのではなく、体調に合わせて調整してみてくださいね。
レッグエクステンション(椅子を使った膝伸ばし)
太ももの前側(大腿四頭筋)を鍛える運動です。

- 椅子に座り背筋を伸ばし、足を90度に曲げる
- 片足ずつゆっくり膝を伸ばし、伸ばしきったところで5秒キープ
- 太ももの前(大腿四頭筋)に力が入っているのを感じながら、ゆっくり元に戻す
※1日左右10回ずつ・2~3セット行う
うつ伏せレッグカール(膝の曲げ伸ばし)
太ももの裏側(ハムストリングス)を意識して鍛える運動です。
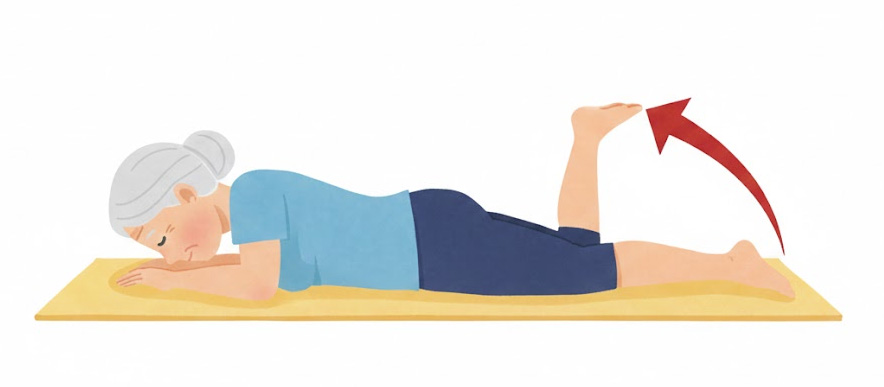
- うつ伏せに寝て両膝を伸ばした状態から、片足を軽く床から持ち上げる
- 浮かせた方の膝を、ゆっくりと小さく曲げ伸ばす
- 太もも裏の筋肉(ハムストリングス)を意識し、痛みがなければ少しずつ動作を大きくしていく
※1日左右10回ずつ・2~3セット行う
ヒップリフト(お尻上げ運動)
お尻(大殿筋)を鍛え、腰から下の安定感を高める運動です。

- 仰向けに寝て、両膝を立てる
- 床を足裏で押し、腰からお尻を持ち上げる。肩から膝までが一直線になるように意識する。
- 一番高い位置で3秒キープする
- ゆっくりとおろし、もとの姿勢に戻す
※1日10回×1~2セット行う
関連記事:変形性膝関節症に効く再生医療はどれ?費用や保険適用についても解説
カーフレイズ(つま先立ち)
ふくらはぎ(腓腹筋)を鍛え、歩行のバランスを整える運動です。

- 壁やいすの背もたれに両手をつき、軽く体重を預けた状態で安定させる
- 膝を伸ばしたまま、3秒くらいかけてかかとをゆっくりと浮かせ、つま先立ちになる
- 足の親指の付け根あたりに体重をかけて、身体が真上に持ち上がるように意識する
- また3秒くらいかけて、元の位置に戻す
※1日15回×2~3セット行う
タオルギャザー(足でタオル引き寄せ)
足裏の筋肉(足底筋)を使い、踏ん張る力を養う運動です。

- タオルを床に広げ、椅子に座る
- 足の指の曲げ伸ばしを繰り返し、タオルを自分の方に少しずつ引き寄せる(足の甲が丸まるように意識する)
※1日10回×2~3セット
変形性膝関節症の運動療法(筋トレ等)で「してはいけないこと」
変形性膝関節症において運動はとても大切なことですが、膝に過度な負担をかける動きはかえって痛みを強めてしまうことがあります。
特に以下のような動きは症状を悪化させる危険性があるため、避けるようにしましょう。
- 激しい衝撃を伴う運動(ジャンプ、ランニングなど)
- 膝を深く曲げすぎる動作(深いスクワット、正座など)
- 急激な方向転換
- 長時間にわたる過度な負荷
痛みが増したり、膝に熱感やほてりが出たりした場合は、すぐに中断し安静にしてください。
また、長時間にわたって軽めの負荷をかけ続ける運動でも、運動中や運動後に症状が悪化する場合は避けてください。
運動療法(筋トレ等)で変形性膝関節症の症状をやわらげるためのポイント
運動療法の効果が現れるまでには、約3か月の運動療法が必要だとされていますが、一気に負荷をかけるのではなく、「毎日少しずつ」を継続して行うことが大切です。
また、独学でトレーニングを行うと、知らず知らずのうちに膝へ負担がかかるフォームになっていることがあります。
定期的に医師の診断を受けたり、運動器リハビリテーションを通して理学療法士とも相談しながら、症状に合ったメニューができているかを確認しながら進めましょう。
変形性膝関節症でお悩みならイノルト整形外科痛みと骨粗鬆症クリニックまで
イノルト整形外科痛みと骨粗鬆症クリニックでは、単に膝の痛みを取るだけでなく、「自分の足で元気に歩きたい」という患者様の願いに応えるアプローチを行っています。
再生医療
再生医療とは、患者様ご自身の血液や細胞から抽出した成分を利用し、自然な修復力をサポートする治療法です。
外科手術に比べて身体への負担が少なく、入院の必要もありません。
長期的に良好な状態を維持することを目指した選択肢の一つとして、近年注目されています。
イノルト整形外科痛みと骨粗鬆症クリニックでは再生医療を提供可能ですので、まずはお気軽にご相談ください。
◆イノルト整形外科│痛みと骨粗鬆症クリニックの再生医療を見てみる◆
体外衝撃波
イノルト整形外科の体外衝撃波には、集束型と拡散型の2種類を用意しており、患部に当てることで痛みを感じる神経の働きを抑制したり、組織の修復を促したりすることができます。
関節や筋肉の長引く痛みでお悩みの方に適しており、副作用のリスクがほとんどないのも特徴です。
◆イノルト整形外科│痛みと骨粗鬆症クリニックの体外衝撃波を見てみる◆
イノルト整形外科痛みと骨粗鬆症クリニックの再生医療×体外衝撃波の組み合わせをご提案
イノルト整形外科では、再生医療と体外衝撃波を組み合わせ、専門医が患者様一人ひとりの症状に合わせた最適なプランをご提案しています。
また、医療機器による治療だけでなく、専門の理学療法士によるオーダーメイドのリハビリテーション(運動療法)も組み合わせています。
膝の状態を多角的に分析し、筋肉の柔軟性や筋力を取り戻すことで、痛みの出にくい身体作りをサポートいたします。
◆イノルト整形外科│痛みと骨粗鬆症クリニックの再生医療×体外衝撃波を見てみる◆
まとめ
変形性膝関節症の改善には、毎日の適切な運動と、医師による専門的な治療の組み合わせが欠かせません。
自宅での筋トレを続けながら、プロの視点によるケアを取り入れることで、膝の健康を長く保つことができます。
膝の痛みで大好きな散歩をあきらめたり、旅行をためらったりしていませんか?
もし今の治療で効果を感じられない方や、手術を避けた治療をご希望の方は、ぜひ一度イノルト整形外科までご相談ください。
変形性膝関節症に効く再生医療はどれ?費用や保険適用についても解説

変形性膝関節症は膝関節の軟骨がすり減り、痛みや変形を引き起こす病気です。
「手術は避けたい」
「薬やリハビリだけでは痛みが改善しない」
このような悩みを持つ方が増えるなかで近年注目を集めているのが、再生医療による治療です。
本記事では変形性膝関節症に効果が期待される再生医療の種類や、不安に感じる方も多い費用や保険適用の有無について丁寧に解説していきます。
変形性膝関節症に効果が期待される再生医療および再生医療類似治療
変形性膝関節症に対してどの再生医療が適しているかは、症状の進行度や医療施設の方針によって異なります。
大前提として、再生医療は損傷した軟骨を完全に元通りにするものではありません。
根本的な完治は保証できないものの、痛みの緩和や症状の進行を遅らせ、日常生活に支障のない状態へと改善することが主な目的です。
幹細胞治療
患者様ご自身の脂肪などから採取した幹細胞を培養し、高濃度にして関節内に注入する治療法です。
幹細胞は軟骨や骨などの組織に分化する働きや、損傷部位の修復を促すシグナルを出す働きが備わっています。
これらの働きによって損傷した軟骨や組織の修復を促し、痛みの軽減や変形の進行抑制が期待されます。
成長因子療法
成長因子療法は「再生医療類似治療」に分類される治療法です。
患者様の血液から成長因子のみを高濃度に抽出してフリーズドライ化し、関節に投与することで組織の修復をサポートします。
特に初期~中期の変形性膝関節症に適しており、自身の血液を使うため副作用が少ない点も特徴です。
幹細胞上清液(エクソソーム)
幹細胞上清液も再生医療類似治療に分類されます。
臍帯血などから得られた成長因子を活用し、関節内の炎症抑制や痛みの緩和を目指します。
自家細胞を使わないことによる安全性も比較的高く、近年広く普及している治療法の一つです。
【番外編】集束型体外衝撃波治療
外部から膝に衝撃波を当てることで血流を促進し、組織の修復力を高める治療法です。
集束型体外衝撃波治療は再生医療ではありませんが、ほかの治療法との併用による相乗効果によって、より短期間で痛みの緩和が期待できます。
関連記事:変形性股関節症は手術せずに治せる?再生医療とはどんな治療なのか
変形性膝関節症を再生医療で治療する際の費用と保険適用
再生医療は症状や治療内容に応じて複数回の注射が前提です。
また、再生医療による治療の多くが保険適用外の自由診療となっているため、治療総額が気になっている方も多く見られます。
ここでは、そんな再生医療にかかる費用について、治療ごとにご紹介します。
幹細胞治療
幹細胞治療の費用相場は1回あたり数百万円前後となっており、患者様の状態や培養量、回数によって費用が変動します。
成長因子療法
成長因子両方の費用相場は、1回あたり数十万円程度で、治療回数などによって変動します。
幹細胞上清液(エクソソーム)
費用相場は1回あたり10万円程度となっており、総額が50万円以上になるケースもあります。
集束型体外衝撃波治療
費用相場は1回あたり数万円程度ですが、ほかの再生医療と併用した場合は総額が高額になる場合があります。
関連記事:再生医療で膝の症状は治せる?メリットや治療法の種類と注意点を解説
変形性膝関節症を再生医療で治療した場合の効果が出る時間の目安
痛みの軽減や歩行のしやすさなど、改善したと実感するタイミングには個人差があります。
- 早い方:数日後~2週間程度
- 一般的な方:1~2ヶ月程度
効果の持続期間については、幹細胞治療の場合は変化を実感し始めてから半年ほど、その他の治療でも最長で2年ほど効果が続く方が多いです。
変形性膝関節症を再生医療で治したいとお考えの方はイノルト整形外科まで
変形性膝関節症の痛みに悩み、「手術は避けたい」「最新の治療を試したい」と考えていらっしゃる方は、ぜひイノルト整形外科へご相談ください。
イノルト整形外科では関節専門外来を設置しており、変形性膝関節症の診断から治療までを専門的に行っています。
一般的な保存療法や理学療法だけでなく、本記事でご紹介した幹細胞治療や成長因子療法などの再生医療にも対応しております。
再生医療専門の医師が患者様一人ひとりの症状やご希望を丁寧にお伺いし、最適な治療計画をご提案させていただきますので、まずはお電話やLINEなどからお気軽にお問い合わせください。
まとめ
変形性膝関節症に効果が期待される再生医療にはさまざまな選択肢があり、それぞれ痛みの緩和や症状の進行抑制に役立ちます。
ただし、生成医療は基本的に自由診療となっており、効果も個人差があるため、専門医による診断と治療計画の相談が不可欠です。
変形性膝関節症の症状に悩み、再生医療も選択肢の一つに加えていらっしゃる方は、ぜひお気軽にイノルト整形外科までご相談ください。
再生医療を専門とする医師が症状を確認させいていただき、患者様一人ひとりにあった治療法をご提案させいていただきます。
再生医療で膝の症状は治せる?メリットや治療法の種類と注意点を解説

年を重ねるにつれて膝の痛みに悩む方は多く、「痛みをとりたいけれど手術が怖い」「大掛かりな手術になると費用が心配」などと不安を感じる方は少なくありません。
そこで近年注目されているのが、ご自身の細胞や血液が持つ力を活用し、損傷した組織の改善を目指す「再生医療」による膝治療です。
本記事では、膝の痛みを抱える多くの患者様を治療してきたイノルト整形外科が、膝の再生医療の効果やメリット、具体的な治療法、注意点を詳しくご紹介します。
再生医療で膝の痛みや症状は治せる?
再生医療は、膝の痛みや症状の根本的な完治(完全に元の状態に戻すこと)を保証するものではありません。
しかし、自身の細胞が持つ力で軟骨や組織の修復を促すことで、以下のような改善が期待できます。
- 痛みの緩和:
炎症を抑え、軟骨の摩耗からくる痛みを軽減する - 症状の進行を遅らせる:
変形性膝関節症などの症状の進行を抑制する - 日常生活の質の向上:
歩行時や階段の上り下りなど、日常生活に支障が出ない状態への改善が期待できる
手術を受けるのが心配な方や、初期~中期の変形性膝関節症の方にとって、新たな選択肢となる治療法です。
再生医療で膝を治療するときのメリット
再生医療による治療には、従来の外科手術にはない多くのメリットがあります。
- 拒否反応が起こりにくい:
自身の細胞を利用するため、アレルギーや拒否反応のリスクが低い - 日帰りで治療を受けられる:
入院の必要がなく、ほとんどが日帰りで受けられる(複数回の通院は必要) - 治療直後から普段通り生活できる:
メスを使わないため施術後の安静期間が短く、直後から普段通りの生活が送れる - 治療痕が残りにくい:
小さな注射針の痕が残る程度で済む
再生医療で膝の症状に効果が期待できる治療法
再生医療にはさまざまな種類があり、それぞれにメリットがあります。各治療法の特徴をご紹介します。
幹細胞治療
幹細胞治療(かんさいぼうちりょう)とは、患者様ご自身の脂肪などから幹細胞を採取して培養し、濃度を高めて関節内に注入する治療法です。
幹細胞には軟骨・骨・脂肪などさまざまな組織に分化する働きや、損傷した組織の修復を促すシグナルを出す働きがあります。
これらの働きによって損傷した軟骨や組織の修復を促し、痛みの軽減や変形の進行を遅らせる効果が期待できます。
費用は治療内容や培養する細胞量などによって変動しますが、1回あたり数百万円程度と高額になる場合もあります。
PRP療法(多血小板血漿療法)
PRP療法(多血小板血漿療法(たけっしょうばんけっしょうりょうほう))は、患者様の血液から採取した血小板を濃縮してPRPを抽出し、損傷した組織に注射する治療法です。
血小板には身体の修復力を高める「成長因子」が豊富に含まれており、損傷部に投与することで炎症を抑え組織の修復を促します。
入院の必要がなく、早い方で3日、ゆっくりな方でも1ヶ月程度で効果を実感するケースが多いです。
費用については、複数回打つ場合は1回数万円程度、1~2回で効果の実感を目指す高濃度の治療では1回数十万円程度が目安です。
成長因子療法
成長因子療法は「再生医療類似治療」に位置づけられる治療法です。
患者様の血液から成長因子のみを高濃度に抽出してフリーズドライ化し、関節に投与することで組織の修復をサポートします。
特に初期~中期の変形性膝関節症に適しており、副作用も少ないのが特徴です。
費用は1回あたり数十万円程度で、複数回にわたって打つ必要がある方もいらっしゃいます。
幹細胞上清液療法(エクソソーム)
幹細胞上清液療法(かんさいぼうじょうせいえきりょうほう)も、再生医療類似治療に分類されます。
臍帯血などから採取した幹細胞を培養する際に有用な成長因子やエクソソームを取り出し、関節内に注入することで炎症の抑制や痛みの緩和を目指します。
ご自身以外の細胞由来ではありますが、細胞そのものが含まれていないため拒否反応のリスクも低く抑えられます。
費用は1回あたり10万円程度で、複数回行う場合は総額が50万円以上になることもあります。
【番外編】集束型体外衝撃波治療
集束型体外衝撃波治療は再生医療ではないものの、ほかの治療法と併用されることが多い治療法です。
外部から膝の痛む部位に衝撃波を当てることで血管が新しく作られ、血流の改善と組織の修復力を高めます。
再生医療と併用することで相乗効果が期待でき、より短期間で痛みの緩和を目指せます。
費用は1回あたり数万円程度です。
関連記事:変形性股関節症は手術せずに治せる?再生医療とはどんな治療なのか
再生医療の注意点
さまざまなメリットがある再生医療ですが、治療を受ける前に把握しておいていただきたい注意点もあります。
自由診療のため治療費が高め
再生医療の治療はほとんどが保険適用外であり、原則として自費診療になります。
膝の再生医療の費用は治療内容などによって大きく異なりますが、幹細胞治療のような高度な治療では数百万円以上かかることもあります。
そのため、再生医療を検討する際はまず予算も含めて医師へ相談し、無理のない範囲でできる治療法を探すことから始めましょう。
効果の現れ方に個人差がある
再生医療は自身の持つ治癒力を利用するため、効果の現れ方には個人差があります。
症状の進行度や年齢、体質によっては期待したほどの安定した効果が得られない場合もあります。
治療方法によっては長期的な治療が必要
幹細胞治療などは長期間にわたって効果が期待されますが、PRP療法などは効果の持続期間に限りがあります。
症状を維持・改善していくためには継続的な治療が必要となり、結果的に費用が高額になってしまうことがあります。
関連記事:膝の再生医療にかかる費用や名医の探し方|保険適用はされる?
再生医療による治療で膝の痛みを改善したいとお考えの方はイノルト整形外科まで
イノルト整形外科は関節専門外来を設置しており、変形性膝関節症や半月板損傷、関節リウマチなどさまざまな膝疾患の治療をさせていただいております。
一般的な保存療法や理学療法はもちろん、本記事でもご紹介した再生医療や体外衝撃波治療、ハイドロリリースなど最新の治療法にも幅広く対応しております。
「痛みをとりたいけれど治療費は安く抑えたい」
「手術や入院をすることなく負担を抑えて治療をしたい」
このようなお悩みのある方は、ぜひイノルト整形外科までご相談ください。
再生医療を専門とする医師が症状を丁寧に診察させていただき、お悩みを解消するための治療法をご提案させていただきます。
お電話やメールフォームはもちろん、LINEからのご相談にも対応しておりますので、ご都合のよい方法でお気軽にお問い合わせください。
まとめ
膝の痛みを改善するための再生医療にはさまざまな種類があり、拒否反応の少なさや日帰り治療が可能といったメリットがあります。
しかし、症状の進行度や予算、求める持続期間などによって治療法は異なるため、専門医による診察と相談が不可欠です。
膝の痛みに悩み、再生医療を検討されている方は、ぜひお気軽にイノルト整形外科までご相談ください。
再生医療の専門医が悩みをお伺いし、患者様一人ひとりに合った治療法のご提案をさせていただきます。
膝関節への再生医療|症状や治療法の種類を解説
膝関節の痛みや機能障害は、日常生活の質を大きく低下させてしまいますが、従来の治療法ではなかなか改善できないとお悩みの方は少なくありません。
このようなお悩みのある方に近年注目されているのが「再生医療」です。
本記事では、膝の再生医療に関して豊富な症例のあるイノルト整形外科が、再生医療が適用される症状や特徴などを詳しく解説します。
再生医療が適用される可能性がある代表的な膝関節の症状
再生医療は、膝関節の損傷した軟骨・半月板・靭帯などの組織を修復したり、再生を促したりすることを目的としています。
変形性膝関節症(軟骨損傷)
変形性膝関節症は、膝関節の軟骨組織が変性して関節面の変形や炎症が起こる疾患です。
主な原因として、加齢や関節への過度な負荷が挙げられ、前立腺や卵巣の手術といった他の疾患が関連することもあります。
症状としては膝関節の痛みや腫れ、硬直感が見られるほか、進行すると膝の可動域が制限されたり、O脚やX脚といった関節の変形や歪みが現れるようになります。
半月板損傷
半月板損傷は、膝関節にあるC字型の「半月板」が損傷した状態です。
スポーツ中の転倒や急な方向転換、車の事故、肥満による長年の負荷などさまざまな原因が考えられます。
起こりうるトラブルとしては、膝の痛みや腫れ、膝関節の運動制限、不安定感などが挙げられます。
膝の動きが急に止まってしまう「ロック現象」も症状の一つです。
靭帯損傷
靭帯損傷は、膝の安定性を保つ役割のある靭帯が強い力によって損傷した状態で、部分的に傷つく場合もあれば、完全に損傷してしまうこともあります。
主な原因として、交通事故による衝撃やスポーツ中の急な方向転換・転倒など、膝に大きな負担がかかる動作が挙げられます。
症状は損傷部位によって異なりますが、急激な膝の腫れ・強い痛み・膝の不安定性・歩行や運動時のぐらつきなどが多く見られます。
関連記事:再生医療とは?適応となる整形適応の疾患や費用について
膝関節の症状に適応となる可能性がある再生医療および再生医療類似治療
膝関節の損傷に対し適応される可能性のある再生医療、また類似治療法をご紹介します。
これらの治療は損傷した組織の修復を促したり、炎症を抑えたりすることを目的としています。
幹細胞治療
幹細胞治療(かんさいぼうちりょう)は、患者様ご自身の脂肪などから採取した幹細胞を培養し、高濃度にして関節内に注入する治療です。
幹細胞には損傷した軟骨・組織の修復を促すシグナルを出す働きや、組織に分化する働きが備わっており、痛みの軽減や変形の進行抑制が期待されます。
費用は1回あたり数百万円程度と高額になる傾向がありますが、個人の状態や投与回数などによって費用は変動します。
PRP療法(多血小板血漿療法)
PRP療法は「多血小板血漿(たけっしょうばんけっしょう)療法」とも呼ばれ、患者様ご自身の血液から採取した血小板を濃縮してPRPを抽出し、損傷した組織に注射して修復力を高める治療法です。
血小板に含まれる成長因子が組織の再生や修復を促し、炎症を抑える効果が期待されます。
入院の必要がなく、3日~1ヶ月程度で効果を実感するケースが多く見られます。
費用は複数回にわたって打つ場合は1回数万円程度、1~2回で効果を得られるような高濃度のものは数十万円程度かかるのが一般的です。
成長因子療法
成長因子療法は、再生医療類似治療に位置づけられる治療法です。
患者様ご自身の血液から成長因子のみを高濃度に抽出してフリーズドライ化し、関節に投与することで炎症の抑制や組織の修復をサポートします。
初期から中期の変形性膝関節症に適しており、自身の血液を使うため副作用が少ないのもメリットです。
費用は1回あたり数十万円程度で、患者さんによっては複数回にわたって投与しなければならないケースもあります。
幹細胞上清液療法(エクソソーム)
幹細胞上清液療法(かんさいぼうじょうせいえきりょうほう)も、再生医療類似治療に分類されます。
他人の臍帯血などから得られた成長因子やエクソソームを活用し、関節内の炎症抑制や痛みの緩和を目指します。
ご自身の細胞を採取・培養する必要がないため、比較的安全性も高いとされています。
費用は1回あたり10万円程度ですが、複数回治療を受ける場合は総額が50万円以上になることもあります。
関連記事:膝の再生医療にかかる費用や名医の探し方|保険適用はされる?
膝関節の症状を再生医療で治したいとお考えの方はイノルト整形外科まで
膝関節の痛みや症状にお悩みの方で、「手術は避けたい」「最新の治療を試したい」とお考えの場合は、ぜひイノルト整形外科へご相談ください。
当院では関節専門外来を設置しており、変形性膝関節症や半月板損傷などさまざまな膝関節疾患の治療を行っています。
一般的な保存療法や理学療法だけでなく、本記事でご紹介した幹細胞治療やPRP療法、成長因子療法などの再生医療にも幅広く対応しています。
再生医療専門の医師が、患者様一人ひとりの症状やご希望を丁寧にお伺いし、最適な治療計画をご提案します。
ご相談は公式サイトやお電話のほか、LINEからも受け付けておりますので、ぜひお気軽にお問い合わせください。
関連記事:年代別に膝の痛みの症状をチェック|考えられる疾患や受診の目安は?
まとめ
膝関節の痛みや機能障害の原因となる症状は、再生医療の適応となる可能性があります。
再生医療にはさまざまな方法があり、それぞれ効果や費用が異なるため、症状の進行度・費用・効果の持続性などによって選ぶことが大切です。
膝関節の痛みに悩み、再生医療をご検討されている方は、まずはお気軽にイノルト整形外科までご相談ください。
再生医療の専門医が丁寧に診察させていただき、患者様一人ひとりのお悩みを解決できる治療法をご提案させていただきます。
骨粗鬆症の検査方法|検査できる場所や費用を解説

骨粗鬆症は早期に発見して治療を始めることで、進行を防ぎ、日常生活での骨折リスクを減らすことが期待できます。
特に大腿骨骨折・胸椎・腰椎など背骨の圧迫骨折は健康寿命が大幅に短縮するという研究結果があるほか、大腿骨骨折に関してはガンよりも死亡率は高く、骨折後5年以内の死亡率は50%というデータもあります。
日本国民の多くが骨粗鬆症に関しては知識不足のため、骨粗鬆症に伴う骨折をして初めて骨粗鬆症の検査を受け、ようやく治療を開始する方がまだまだ多いのが現状です。
骨粗鬆症は、高齢者や閉経後の女性に特に多く見られ、一人ひとりの状態に合わせて適切な治療を選択し、将来の大腿骨骨折や背骨の圧迫骨折を未然に防ぐ必要があります。
そのためにはまず、自分の骨の状態を正しく知ることが大切です。
本記事では骨粗鬆症の代表的な検査方法や、検査を受けられる場所、費用の目安について詳しく解説します。
骨粗鬆症の検査方法
骨粗鬆症の検査にはいくつかの方法がありますが、それぞれ特徴やメリットが異なるため、目的に応じて適切な検査方法を選ぶことが大切です。
以下の代表的な3つの検査について詳しくご紹介します。
- 二重エネルギーX線吸収法(DXA)
- 超音波法
- MD法
二重エネルギーX線吸収法(DXA)
DXA(デキサ)法は、骨粗鬆症の診断や治療経過の観察において、現在、骨粗鬆症の診断基準としてもっとも信頼性が高いとされている検査方法です。
微量のX線を用いて骨密度を測定し、数値として結果を確認できます。
また、被ばく量がごく少なく、安全に実施できるとされています。
DXA検査は、大きく2種類に分けられます。
- 腰椎・大腿骨で測定する方法:
骨粗鬆症の診断基準として正式に採用されている部位で、もっとも精度が高い検査です。腰椎と大腿骨は骨折リスクが高い部位でもあり、全身の骨の状態を反映しやすいのもメリットです。 - 前腕骨で測定する方法:
手首の骨密度を測定する方法で、腰椎や大腿骨の検査が難しい場合、代替的に行われます。寝たきりの方などが該当しますが、腰椎や大腿骨での骨粗鬆症の見逃しや治療効果判定が難しいという欠点があるため、基本的には推奨されていません。
超音波法
超音波法は、かかとの骨に超音波を当てて骨密度を測定する簡易的な方法です。
放射線を使用しないため、短時間で安全に実施でき、健康診断や自治体の検診などで広く活用されています。
ただし、測定する部位がかかとであるため、骨全体の状態を正確には把握することができません。
そのため診断や治療方針の決定には不向きであり、あくまでも「スクリーニング(予備的検査)」としての位置づけです。
MD法
MD法は、手のひらの骨をレントゲンで撮影し、画像から骨密度を推定する検査です。
放射線量は少なく、検査時間も短いため、自治体の健康診断などで利用されます。
こちらもDXA法と比べると精度が劣り、骨折リスクの正確な評価には限界があります。
唯一推奨されるのは、大腿骨および腰椎のDEXA法であり、それ以外の検査については見逃しや治療効果が反映されにくいことから、原則として推奨しにくい検査になります。
骨粗鬆症の有無や治療効果を正しく評価することは治療の第一歩としてもっとも重要となるため、大腿骨および腰椎のDEXA検査のできる医療機関で検査するようにしましょう。
関連記事:骨粗鬆症の治療は何をする?注射や薬の種類や治療期間を解説
骨粗鬆症の検査ができる場所
骨粗鬆症の検査は、医療機関や自治体などさまざまな場所で受けられますが、施設によって検査機器の種類や対応できる検査内容が異なるため注意が必要です。
整形外科
整形外科ではDXA法による腰椎・大腿骨の検査機器を備えている医療機関が比較的増えてきており、より精度の高い診断を受けやすい傾向があります。
しかし、昔からある整形外科クリニックや総合病院では大腿骨および腰椎のDEXA検査設備が無い医療機関も少なくないため、事前に検査が可能か調べた上で検査を受けることがとても大事です。
また、骨粗鬆症に詳しい整形外科専門医は骨の代謝や骨折予防に関する知識が豊富なため、結果に基づいた適切な治療方針を立てられます。
公式サイトなどに「骨粗鬆症外来」「DEXA検査(大腿骨・腰椎)」などの記載がある施設を選ぶことも大切です。
残念ながら整形外科専門医でも骨粗鬆症に詳しい整形外科医が決して多いとはいえません。
骨粗鬆症について、大腿骨・腰椎の骨密度検査や血液検査について説明が書かれている整形外科は比較的詳しい医師に正しく診断してもらえる可能性が高いです。
産婦人科
閉経後の女性を対象に、簡易的な骨密度検査を行う産婦人科もあります。
ただしDEXA法の設備を持つクリニックは少なく、超音波法やMD法を用いた簡易検査が中心です。
整形外科医と比べると骨粗鬆症の診療経験が少ない医師であることが多いため、必要に応じて整形外科と連携すると安心です。
内科
生活習慣病などの定期健診に合わせて、骨密度の簡易検査を実施している内科もあります。
最近の新しい内科クリニックでは、大腿骨・腰椎の骨密度検査装置を置いてあるクリニックも整形外科クリニックほどではないですが、増えてきています。
自治体の保健所や保健センター
自治体によっては、40歳や50歳などの節目となる年齢を対象に、骨粗鬆症健診クーポンを配布している自治体もあります。
費用は無料または数百円程度と手軽ですが、検査法は医療機関によって異なります。
関連記事:骨粗鬆症の予防対策|食べ物・運動・サプリ・薬などにわけて紹介

骨粗鬆症の検査にかかる費用
骨粗鬆症の検査費用は、検査方法や自己負担の割合や自治体のクーポンを配布によって異なります。
- 保険適応の大腿骨・腰椎の骨密度検査(DEXA):無料~約1,500円/回
- 自治体の健診:無料~1100円/回程度
自治体の健診クーポンの場合、腰椎や前腕の検査しか受けられない場合があるため、事前に確認が必要です。
DEXA法による検査は保険が適用されるため、医師に相談して骨粗鬆症が疑わしい場合は、自己負担は比較的軽く抑えられます。
※費用はあくまで目安であり、医療機関や検査部位、保険負担割合によって異なります。
また、医師が必要と判断した場合は、内服薬や注射薬で治療を受けながら4ヶ月ごとなど定期的に検査を行い、治療の効果を確認することが大切です。
骨粗鬆症でお悩みの方はイノルト整形外科痛みと骨粗鬆症クリニックまで
骨粗鬆症の治療は、患者一人ひとりの骨密度や年齢、生活習慣に合わせて行うことが大切です。
イノルト整形外科痛みと骨粗鬆症クリニックでは、DEXA法(骨密度測定装置)による腰椎・大腿骨の測定だけでなく、骨の強度の3を占める骨質を測定する検査や今後の骨密度の低下を予想できる血液検査も行い、その結果をもとに適切な治療方針をご提案しています。
骨の状態に応じて、内服薬・注射・生活指導を組み合わせ、患者様一人ひとりに合わせた治療を行い、骨の健康維持をサポートしています。
また、LINEからの予約にも対応しており、忙しい方でも受診しやすい環境を整えています。
「自分の骨密度などの骨の強度が気になる」「骨折を予防したい」という方は、イノルト整形外科へご相談ください。
まとめ
骨粗鬆症は、骨粗鬆症に詳しい整形外科専門医の在籍する整形外科で大腿骨・腰椎のDEXA法など精密検査を受けることで、骨の状態を詳しく把握することがとても大事です。
自分の状態を正しく知ることにより、治療のスケジュールを組み、無理なく治療を継続することにつながります。
「骨粗鬆症かもしれない」と感じたら、早めに検査を受け、骨粗鬆症に詳しい整形外科専門医に相談することをおすすめします。
骨粗鬆症の代表的な治療薬一覧|効果や副作用も解説

骨粗鬆症は、骨の強度が低下し、骨折しやすくなる疾患です。
特に大腿骨骨折や胸椎や腰椎などの背骨の圧迫骨折は健康寿命が大幅に短縮するという研究結果があるほか、大腿骨骨折に関してはガンよりも死亡率は高く、骨折後5年以内の死亡率は50%というデータもあります。
日本国民の多くが骨粗鬆症に関して知識不足のため、骨粗鬆症に伴う骨折をして初めて骨粗鬆症の検査を受け、ようやく治療を開始する方がまだまだ多いのが現状です。
骨粗鬆症は、高齢者や閉経後の女性に特に多く見られ、一人ひとりの状態に合わせて適切な治療を選択し、将来の大腿骨骨折や背骨の圧迫骨折を未然に防ぐ必要があります。
本記事では骨粗鬆症の代表的な治療薬と、その効果・副作用を詳しく解説します。
関連記事:骨粗鬆症の予防対策|食べ物・運動・サプリ・薬などにわけて紹介
骨粗鬆症の代表的な治療薬一覧
骨粗鬆症の治療薬には、注射薬と内服薬があります。
いずれも効果や副作用が異なるため、医師と相談しながら選択します。
【注射の一覧】
| 薬名 | 効果 | 副作用 |
| ビスホスホネート製剤 | 骨吸収を抑え、骨密度の上昇が期待できる。 | 骨痛、顎骨壊死 ※ごくまれに顎骨壊死などの副作用が報告されている。 |
| デノスマブ製剤 | RANKLを抑えて骨吸収を抑制し、骨密度の上昇が期待できる。 | 低カルシウム血症、顎骨壊死 ※ごくまれに顎骨壊死などの副作用が報告されている。 |
| テリパラチド製剤 | 骨形成を促し、骨密度上昇や骨折予防が報告されている。(重症例に使用) | 高カルシウム血症、嘔気 ※まれに吐き気、倦怠感、血中カルシウム値の上昇などが報告されている。 |
| ロモソズマブ製剤 | 骨形成促進と骨吸収抑制の両作用により、骨密度上昇や骨折予防が期待できる。(重症例に使用) | 注射部位の痛み ※薬代が特に高い。 |
【内服薬の一覧】
| 薬名 | 効果 | 副作用 |
| 活性型ビタミンD | カルシウム吸収を助け、骨密度の維持・上昇が期待できる。 | 高カルシウム血症、腎機能への影響など |
| SERM(サーム)製剤 | 骨吸収を抑え、骨密度低下の抑制が期待できる。(閉経後女性に使用) | 静脈血栓塞栓症(まれ)、ほてりなどの症状。 |
| ビスホスホネート製剤 | 骨吸収を抑え、骨密度の上昇が期待できる。 | 逆流性食道炎、消化器症状、骨痛、まれに顎骨壊死。 服用時は多めの水で内服し、30分程度は横にならないなどの指示があ |
骨粗鬆症の薬が必要になる骨密度は何パーセント?
骨粗鬆症の診断は、骨密度の値によって区分されます。
一般的には、若年成人平均に対する骨密度(YAM)の70%未満であれば骨粗鬆症と診断されます。
これは骨がもろくなり、骨折リスクが高くなる傾向にあります。
それ以外にも、骨折の経験がある場合や胸椎や腰椎の無症状の圧迫骨折が見つかった場合など、骨密度が正常であっても骨粗鬆症の診断となる場合があります。
骨粗鬆症と診断された場合、骨折のリスクを下げるために薬物療法による治療開始が必要になります。
骨粗鬆症に携わる医師は、骨密度だけでなく、胸椎や腰椎の圧迫骨折や大腿骨骨折の有無によって薬を選択し、患者さんに提案します。
関連記事:骨粗鬆症で食べてはいけないものとは?骨を強くする食べ物や飲み物を紹介

骨粗鬆症の薬や注射が月1回である理由
骨粗鬆症の治療には、毎日から年に1回まで薬によって投与頻度が全く変わります。
例えば、月1回投与の薬(例:一部のビスホスホネートなど)は骨に強く結合し作用が持続するため、飲み忘れによる効果低下を防ぎやすくなります。
一方、内服薬は「服薬後30分は横にならない」、「コップ1杯程度の水分と一緒に服用する」などの注意が必要です。
定期的な骨密度検査を行い、薬が十分に効果を発揮しているか確認することも大切です。
注射治療の場合、内服薬と比べて骨密度が短期間で上昇するため、より骨折の危険性の高い方は、テリパラチド製剤やロモソズマブ製剤の注射が推奨されます。
関連記事:骨粗鬆症の治療は何をする?注射や薬の種類や治療期間を解説
骨粗鬆症でお悩みの方はイノルト整形外科まで
骨粗鬆症の治療は、患者さんの状態によって異なります。
骨密度や骨折の既往歴やいつの間にか骨折の有無、骨質劣化などから、最適な治療法を選ぶことが大切です。
イノルト整形外科痛みと骨粗鬆症クリニックでは、以下のような治療を提供しています。
- 薬物治療の最適化:
注射や内服薬の種類や組み合わせを患者さんの骨粗鬆症の状態に合わせて調整 - 栄養指導・運動指導:
栄養状態の管理と指導、骨密度上昇のための運動の提案 - 定期検診・フォローアップ:
骨密度測定、血液検査、生活習慣チェックを通して継続的に管理
さらに、オンライン予約やLINEでの受診相談にも対応しております。
骨粗鬆症が疑われている方、自身の骨粗鬆症の有無が気になる方、40代以上の女性・50代以上の男性は、骨粗鬆症についてイノルト整形外科痛みと骨粗鬆症クリニックまでご相談ください。
まとめ
骨粗鬆症は、完治が難しい病気ですが、早期に診断・治療を始めることで、多くのケースで将来の骨折リスクは大幅に低減が可能です。
骨粗鬆症に詳しい整形外科専門医のアドバイスのもと、生活習慣の改善と薬物治療を組み合わせ、継続的に治療と生活改善を組み合わせることが重要です。
骨粗鬆症の治療は何をする?注射や薬の種類や治療期間を解説

骨粗鬆症は、骨の強度が低下し骨折リスクが高まる病気です。
特に高齢者や閉経後の女性に多く見られ、進行すると、尻もちや転倒などの軽い衝撃でも背骨の圧迫骨折や大腿骨の骨折し、寝たきりになったり、寿命が大幅に短くなってしまいます。
骨粗鬆症は将来の重大な骨折を未然に予防することが重要な病気になります。
本記事では骨粗鬆症の具体的な治療方法や治療期間、費用の目安について詳しくご紹介します。
骨粗鬆症の主な治療方法
骨粗鬆症の治療は、もっとも重要になってくるのが薬物療法です。
薬物療法には注射と内服の2種類があり、骨を作るのを速めたり、骨が壊れるのを抑えることで骨の強度が上がります。
高血圧や糖尿病などの生活習慣病と比べ、治療薬なしでは治すのはかなり困難な病気です。
これは、年齢に伴う性ホルモンの減少などによって、骨を作ったり壊したりという骨代謝のバランスが崩れ、骨が脆くなることが多いためです。
注射による治療
注射は骨の代謝に直接作用する治療法で、大きく次の2種類に分類されます。
【破骨細胞の働きを抑制して骨吸収を抑え、骨密度の維持や改善が期待できる注射】
- ビスホスホネート製剤:イバンドロン酸、アレンドロン酸、リクラスト
骨吸収を抑制する代表的な薬で、注射の場合は長期間効果が持続する - デノスマブ製剤:プラリア
RANKLを抑制することで破骨細胞のはたらきを阻害し、骨密度の低下を防ぐ
【骨芽細胞の働きを促進させて骨を作る注射】
- テリパラチド製剤:テリパラチドBS、テリボン
骨を作る骨芽細胞を刺激し、新しい骨の形成を促進する - ロモソズマブ製剤:イベニティ
骨形成の促進と骨吸収抑制の両方の作用がある
※いずれの薬剤も重度の骨粗鬆症に使用されることがある
注射療法は、骨密度が低いなど骨折リスクが高い場合や、内服が副作用のため困難な方に有用とされています。
医師の指導のもと、定期的に骨密度や血液の検査を行いながら、治療を継続していきます。
内服薬による治療
内服薬は日常的に自宅で使用できるため、長期的な骨密度維持に適しています。
主な内服薬は次のとおりです。
【骨密度を上昇させる薬】
- 活性型ビタミンD製剤:エルデカルシトール、アルファカルシドール
カルシウムの吸収を促進し、骨の形成を助ける - SERM(サーム)製剤:バゼトキシフェン、ラロキシフェン
閉経後の女性の骨密度低下を抑え、骨折予防に役立つ - ビスホスホネート製剤:アレンドロン酸、リセドロン酸、イバンドロン酸、ミノドロン酸
骨吸収を抑え、骨密度の維持・改善が期待できます。
【破骨細胞の働きを抑える薬】
- SERM(サーム)製剤:バゼトキシフェン、ラロキシフェン
- ビスホスホネート製剤:アレンドロン酸、リセドロン酸、イバンドロン酸、ミノドロン酸
内服薬は骨折リスクが高い方に向けて長期的に使用されますが、副作用や服薬の方法に注意が必要です。
また、骨密度の上昇の程度については、体重や運動量やホルモンバランスなど個人差があります。
関連記事:骨粗鬆症で食べてはいけないものとは?骨を強くする食べ物や飲み物を紹介
骨粗鬆症の治療期間はどのくらい?
骨粗鬆症の治療期間は個人差が大きいのが特徴です。
大腿骨や腰椎で最も低い骨密度の部分が80%を越えてくると、治療薬の強さを弱められることもあります。
しかし、薬を完全に止めると骨密度が低下し始めるため、活性化ビタミンD製剤をはじめ一生涯何らかの内服薬を続けなければならない方が一般的です。
特に、閉経による女性ホルモン低下、加齢による男性ホルモン低下が主な原因となる場合、内服を止めた途端に骨密度の低下が起こってしまいます。
4ヶ月ごとに骨密度検査や血液検査を受けながら、治療を長期にわたって継続することで、骨折リスクの低減や生活の質の維持が可能です。
関連記事:骨粗鬆症が治った人はいる?原因・症状・治療・予防を簡単解説

骨粗鬆症の治療にかかる費用の目安
骨粗鬆症は保険適応疾患のため、自己負担の割合によって費用が異なります。
また、地域や各医療機関によっても差があります。
目安となる費用は以下のとおりです。
| 検査・治療 | 薬剤費用の目安 |
| 骨粗鬆症の検査 (骨密度+レントゲン+血液検査) |
3割負担の場合:5000~8000円程度 |
| ビスホスホネート製剤 | 3割負担の場合約1,000円 程度 |
| デノスマブ製剤 | 3割負担の場合約8,000円/6か月ごと |
| テリパラチド製剤 | 3割負担の場合自己注射:約5,000円/月 |
| ロモソズマブ製剤 | 3割負担の場合1か月あたり:約15,000円程度 |
※薬剤費用は目安であり、薬剤の種類や薬価改定によって変わります。
関連記事:骨粗鬆症の予防対策|食べ物・運動・サプリ・薬などにわけて紹介
骨粗鬆症でお悩みの方はイノルト整形外科痛みと骨粗鬆症クリニックまで
骨粗鬆症の治療は、患者様一人ひとりの骨密度や年齢、ライフスタイルに応じて適した薬や注射を組み合わせることが大切です。
イノルト整形外科痛みと骨粗鬆症クリニックでは、患者さまの骨密度や生活状況に応じて、複数の治療法から、患者様の状態に応じた適切な治療方針をご案内しています。
薬物療法と運動習慣や食事の改善を組み合わせ、骨折リスクの軽減を目指し、生活の質の維持・改善に取り組んでいます。
どんな治療が必要なのか、自分がどのレベルの骨粗鬆症なのかといったお悩みを抱えている方は、イノルト整形外科痛みと骨粗鬆症クリニックまでご相談ください。
また、LINEによる相談も対応しており、忙しい方でも受診しやすい環境を整えています。
まとめ
骨粗鬆症は、一旦なってしまうと長期的な治療が必要な病気です。
早期に診断し早期に治療を始めることで、将来の生命予後に関わるような重大な骨折を防ぎ、将来の身体に対する自己投資にもなります。
変形性膝関節症の治し方|手術や薬と筋力トレーニング・再生医療も解説

膝の痛みや違和感が続き、「階段の昇り降りが辛い」「正座ができない」と感じる場合は、変形性膝関節症のサインかもしれません。
放置すると軟骨が徐々にすり減り、歩行に支障をきたす場合があります。
本記事では変形性膝関節症の治療法として、保存療法から手術・再生医療まで、症状の進行度に応じた治療の選択肢を解説します。
変形性膝関節症は自力で治せる?
変形性膝関節症は、自力だけで完全に改善することは難しいとされています。
膝関節の軟骨は一度すり減ると自然に再生しにくいため、放置しても元通りになることはないのです。
ただし、運動療法や生活習慣の改善によって、痛みを軽減したり進行を遅らせたりすることは可能です。
早期の段階で整形外科を受診し、自分に合った治療を始めることが、進行を抑えるための第一歩になります。
関連記事:両ひざの変形性膝関節症の特徴|診断基準や進行を防ぐためのポイントとは?
手術をしないで症状を改善する「保存療法」
手術を行わずに症状の緩和や進行抑制を目指す治療法を「保存療法」といいます。
運動療法と薬物療法の2種類があり、症状の程度に応じて組み合わせて行います。
運動療法
膝を支える筋肉を鍛え、関節への負担を軽減する目的で行われます。
特に太ももの前側にある大腿四頭筋を強化すると、膝が安定し、痛みの軽減につながります。
【筋力トレーニングの例:太ももの前側の筋肉(大腿四頭筋)の強化】
- 脚上げ体操
仰向けや椅子に座った状態で、膝を伸ばしたままゆっくりと脚を持ち上げ、数秒キープしてからゆっくりと下ろします。
1日10回程度から始めるのがおすすめです。

- タオルつぶし
膝の下に丸めたタオルを置き、それを押しつぶすように膝の裏に力を入れます。
数秒キープして力を抜く動作を10回ほど繰り返します。

【ストレッチの例・関節可動域訓練】
- 太ももの前側の筋肉のストレッチ
横向きに寝て上側の足首を持ち、かかとをお尻に近づけるように曲げます。
太ももの前側が伸びたと感じたら、そのまま20~30秒キープします。

- 膝の曲げ伸ばし(可動域訓練)
座った状態で、かかとを床に滑らせるようにゆっくりと膝を曲げ伸ばしします。
痛みが出ないことを確認しながら、無理のない範囲で行うことが大切です。

【膝への負担が少ない有酸素運動の例】
- 水中ウォーキング・スイミング
水の浮力で膝への負担が少なく、膝を痛めずに全身を動かせる運動です。
- エアロバイク
サドルの高さを調整し、膝を深く曲げすぎないようにしながら5~10分程度行います。
薬物療法
痛みや炎症を抑えることで、日常生活を送りやすくすることを目的に行われます。
内服薬(飲み薬・坐薬)
【非ステロイド性抗炎症薬(NSAIDs)】
- 炎症を抑え、痛みを和らげるために最も一般的に使用される薬です。
- 長期使用による胃腸障害(胃潰瘍など)に注意が必要です。
- COX2阻害薬は、従来のNSAIDsより胃腸への負担が少ないNSAIDsもあります。
【アセトアミノフェン】
- 主に鎮痛作用があり、NSAIDsに比べて副作用(特に胃腸への負担)がほとんどない薬です。
- 高齢者、子供のほか胃が弱い人などにもよく使われますが、やや鎮痛効果は弱くなります。
【オピオイド鎮痛薬】
上記の薬で痛みが改善せず、強い慢性痛がある場合に限り使用されます。
外用薬(湿布・塗り薬)
【NSAIDs含有の外用薬】
- 湿布(テープ剤、パップ剤)、塗り薬(ゲル、クリームなど)があります。
- 患部に直接作用して、炎症と痛みを和らげます。
- 全身への影響が少ないため、比較的副作用のリスクが低いのが特徴です。
関節内注射薬
【ヒアルロン酸製剤注射】
- 関節の滑りを良くし、衝撃を和らげるために関節内に直接注入します。
- 比較的軽度〜中等度の症状で使用されることが多く、痛みの軽減が期待されます。
【ステロイド製剤注射】
- 炎症や腫れ、痛みが非常に強い場合、短時間で抑える目的で使用されます。
- 関節内を脆くさせる諸刃の剣となるため、基本的にはあまり使わない方が良いです。
関連記事:変形性膝関節症の症状と対処法|進行を防ぐために知っておきたいこと

手術による治療方法
保存療法で改善が見られない場合や、関節の変形が進行している場合は、手術による治療が検討されます。
【軽度〜中程度】関節鏡視下手術
膝を小さく切開し、内視鏡を膝関節内に挿入して関節内を観察します。
傷ついた軟骨の破片を取り除いたり、関節の表面を滑らかに整えたりといった目的で行われます。
傷口が小さく、入院期間が短いのも特徴的です。
【軽度〜中程度】高位脛骨骨切り術
膝関節の下にある脛骨を部分的に切り、角度を調整して膝の内側と外側の荷重バランスを改善する手術です。
特に内側(または外側)のみの軟骨がすり減っていて、前十字靭帯が切れていないタイプに有効で、自分の関節を温存できる点がメリットです。
【重度】人工膝関節置換術
軟骨や骨が大きく損傷している場合には、人工関節に置き換える手術を行います。
末期まで進行してしまった変形性膝関節症にも行うことができる手術ですが、膝に対する手術によるダメージは大きいため、術後の痛みは一時的に強くなりがちです。
人工関節は合金や樹脂でできており、痛みの大幅な軽減とともに歩行の安定性がアップします。
手術技術やリハビリの進歩により、多くの方で日常生活動作の改善が報告されています。(回復には個人差があります)
ただし、正座や膝に負担のかかりやすいスポーツは制限しなければならない場合があります。
再生医療による治療方法
近年は、従来の治療では改善しにくかったケースに対し、再生医療が注目されています。
自分の細胞や血液を利用し、軟骨や組織の修復を目指す新しい治療法です。
幹細胞治療
脂肪や骨髄に含まれる幹細胞を取り出し、関節内に注入して炎症を抑える再生医療です。
軟骨の再生が促される可能性があり、痛みや動かしにくさの改善が期待されます。
自分の細胞を使うため拒絶反応が少なく、手術に抵抗がある方にも選ばれています。
後述のPRP療法より軟骨再生や組織修復、鎮痛ともに高い効果が期待できます。
多血小板血漿(PRP)療法・成長因子療法
自分の血液から血小板を多く含む血漿(PRP)を抽出し、膝へ注入する再生医療です。
血小板に含まれる成長因子が炎症を抑え、軟骨の修復を促す働きがあるとされ、痛みの軽減が期待されます。
最近では、血小板の細胞の殻を取り除いて濃縮フリーズドライ化するPRPの進化版の成長因子療法が、注射後の痛みも少なく人気があります。
幹細胞上清液(エクソソーム)療法
幹細胞を培養する際に作られる上澄み液には、大量のエクソソームや成長因子が含まれており、組織の修復や炎症を抑えるのにとても効果的です。
幹細胞治療やPRP治療のように自己の細胞や血液を採取する必要がなく、若年者の質の良い多量のエクソソームや成長因子を関節内に注入することができます。
自家培養軟骨移植術
自分の膝から採取した健康な軟骨細胞を培養し、数を増やしてシート状にしてから損傷部へ手術で移植する治療です。
自己細胞を利用するため拒絶反応が少なく、自然な軟骨再生を目指せる一方、人工関節置換術の時と同じくらい大きく皮膚を切開することから手術による膝のダメージも大きく、入院期間や術後のリハビリにはとても時間を要します。
また、全国でも極一部の医療機関しか行っていない治療法です。
自家培養軟骨移植術をのぞくほとんどの再生医療が保険適用外となるため、費用が高額になりやすい点に注意が必要です。
関連記事:変形性膝関節症の治し方|進行度別の治療法と日常生活の注意点
変形性膝関節症でお悩みの方はイノルト整形外科まで
変形性膝関節症は、早期の段階で適切な治療を始めることで、進行を抑えて回復を早めることができます。
イノルト整形外科痛みと骨粗鬆症クリニックでは、保存療法から再生医療まで幅広い選択肢を取り揃え、一人ひとりの症状に合わせた治療を行っています。
膝の痛みでお悩みの方は、イノルト整形外科痛みと骨粗鬆症クリニックまでご相談ください。
電話やWEBフォーム、LINEからの予約にも対応しています。
まとめ
変形性膝関節症は長期的な管理が必要な疾患のため、早めの受診と適切な治療プランの選択が大切です。
「年齢のせい」とあきらめず、気づいた段階で専門医へ相談し、自分に合った治療を見つけましょう。
変形性膝関節症の治し方|進行度別の治療法と日常生活の注意点

変形性膝関節症は、膝の軟骨がすり減ることで関節に炎症や変形が生じ、痛みや動きの制限を引き起こす疾患です。
治療を行わずに放置すると、歩行が困難になるなど生活の質が大きく低下する可能性があり、進行度別に最適な治療法を選ばなければなりません。
本記事では変形性膝関節症の治し方について、進行度別の治療法はもちろん、日常生活でできる工夫やセルフケアについても併せてご紹介します。
◆イノルト整形外科 痛みと骨粗鬆症クリニックの関節専門外来はこちら◆
変形性膝関節症の治し方
まず、変形性膝関節症の代表的な治療法について解説します。
患者様の状態や生活習慣によっては、複数の治療を組み合わせる場合もあります。
薬物療法
軽度から中等度の変形性膝関節症に用いられるのが薬物療法です。
消炎鎮痛薬や外用薬を使用することにより、炎症を抑えて痛みの軽減を目指します。
薬物療法は胃腸障害などの副作用に注意が必要なため、医師の指導のもとで正しく行うことが大切です。
注射治療
膝関節に直接薬剤を注入する治療法です。
代表的なのが「ヒアルロン酸注射」であり、関節内の潤滑性をよくすることで痛みの緩和を目指します。
繰り返し注射することで関節保護の効果を持っており、症状改善がしやすい場合は再生医療が効きやすいといわれています。
また、炎症が強い場合には「ステロイド注射」が選ばれることもありますが、組織をもろくしてしまい、再発しやすくもなるので、諸刃の剣の治療薬になります。
いずれも効果は一時的なものですが、痛みをコントロールし、生活の質を上げるために役立ちます。
理学療法士の施術
膝関節の可動域を広げ、筋肉の柔軟性や筋力を高めることにより、症状の軽減を目指すものです。
ストレッチ・筋力トレーニング・関節の動きを改善する運動療法などが用いられます。
多くのケースで姿勢の悪さ・筋力の弱さ・身体の固さが膝に大きな影響を与えているため、根本的治療の一つとしてとても大事な治療です。
痛みの緩和だけでなく、継続によって症状の再発を防ぐことにもつながります。
ハイドロリリース
生理食塩水などを用い、癒着した筋膜や組織を剥がす手技です。
膝周囲の可動域改善や痛みの軽減に効果があり、副作用が少ない点も特徴的です。
体外衝撃波治療
患部に衝撃波を当てることにより、組織の修復を促す治療法です。
慢性的な痛みを訴える患者様に適しており、手術を避けたい方にとって大きな選択肢の一つとなります。
より効果的な集束型体外衝撃波治療と、やや安価な拡散型体外衝撃波(圧力波)治療があります。
再生医療
患者様ご自身の血液や細胞を用い、膝関節の修復を促す治療法です。
「幹細胞治療」や「PRP療法(多血小板血漿注入)」などが代表的で、最近では類似治療として「成長因子両方」や「エクソソーム」も導入されています。
炎症の抑制や組織の修復に役立ちます。
手術療法
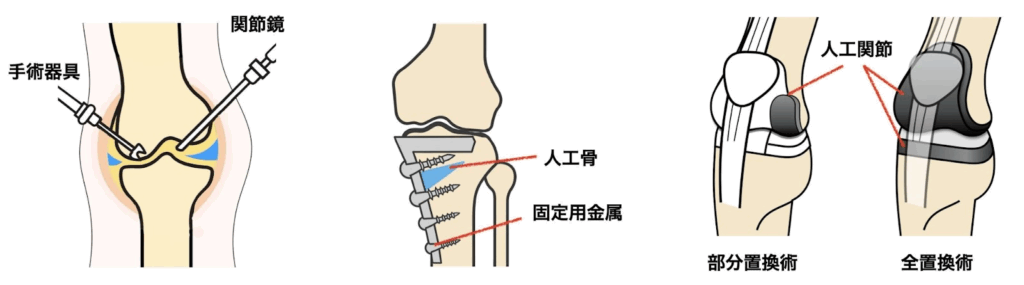
保存療法で改善が見込めない場合は、手術が検討されます。
こちらも症状の段階に応じて、関節鏡手術・骨切り術・人工関節置換術などから選択します。
いずれも手術後のリハビリが不可欠であり、患者様の生活スタイルや年齢を考慮することも大切です。
関連記事:変形性膝関節症の症状と対処法|進行を防ぐために知っておきたいこと
変形性膝関節症の治療法の選択
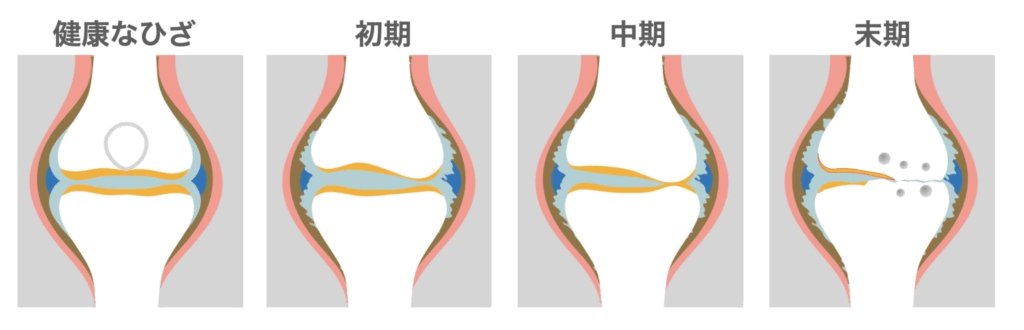
変形性膝関節症は、進行度によって治療法の選択肢が変わります。
ここでは軽度・中程度・重度に分け、治療法とセルフケアについてご紹介します。
軽度の治療法
初期では膝の違和感や軽い痛みが中心です。
早期に対応することで進行を防ぎやすくなります。
【治療法】
- 内服薬(鎮痛薬や消炎鎮痛剤)
- 外用薬(湿布や塗り薬)
- 理学療法士による施術(ストレッチ・筋力トレーニング指導)
【セルフケア】
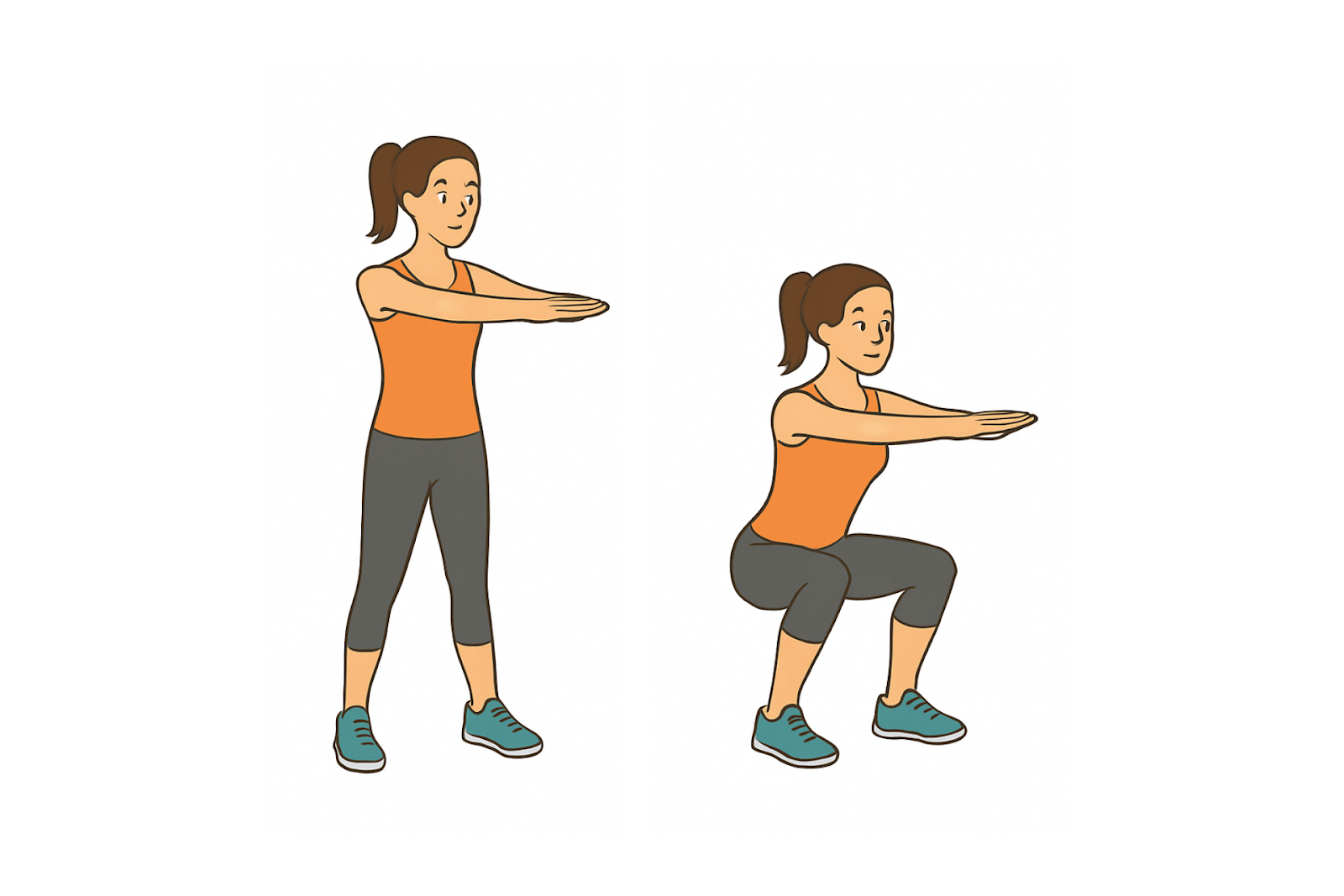
- 太ももの前側を鍛える大腿四頭筋トレーニング(スクワットなど)
- 正しい姿勢での歩行
- 膝を温めて血行を促進する
中程度の治療法
膝の腫れや動かしにくさが出てくる段階です。
痛みを抑えつつ、膝の機能を維持することが大切です。
【治療法】
- 内服薬
- 外用薬
- 理学療法士による施術(可動域改善・筋力強化プログラム)
- 体外衝撃波治療
- 再生医療(幹細胞治療・PRPなど)
- 手術(関節鏡手術・骨切り術)
【セルフケア】
- 膝に負担をかけない生活(階段昇降や正座を控える)
- 体重管理
- 膝サポーターの使用
重度の治療法
歩行困難や強い痛みが出る段階で、日常生活に大きな影響を及ぼします。
治療の中心となるのは外科的手術です。
【治療法】
- 内服薬
- 外用薬
- 理学療法士による施術(リハビリ中心)
- 再生医療
- 体外衝撃波治療
- 手術(人工関節置換術など)
【セルフケア】
- 医師や理学療法士の指導に基づいたリハビリの継続
- 杖や歩行補助具の使用
- 入浴や温熱療法で血流を改善
関連記事:変形性膝関節症の原因とは?初期症状や進行度についても解説
変形性膝関節症を治療しなかった場合のリスク
治療を行わずに放置すると、膝の関節が変形し、歩行障害や関節の可動域制限が悪化します。
その結果外出や運動が困難になり、将来的な寝たきりの状態につながる恐れもあります。
また、痛みによる活動量の低下が、肥満や生活習慣病を招く可能性も少なくありません。
早期に治療を開始することが、長期的な膝の健康維持のためには必要不可欠です。
変形性膝関節症の日常生活での注意点
日常生活での工夫が、治療効果を高め、症状の進行を防ぐカギとなります。
膝に負担をかけない
長時間の立ち仕事や正座・重いものの持ち運びは膝に負担がかかります。
体重をコントロールすることも重要で、肥満を避け、適正体重内に留めることが大切です。
バランスの取れた食事
カルシウムやビタミンD・タンパク質を意識的に摂取することで、関節や骨の健康を維持できます。
痛みを感じたときの対応
痛みが強いときは無理をせず安静を心掛けましょう。
セルフケアで痛みをなくすことは難しいため、悪化する前に早めの受診が必要です。
関連記事:膝の痛みで病院に行くタイミングとは?治療と再発予防のポイントを解説
変形性膝関節症でお悩みの方はイノルト整形外科まで
変形性膝関節症は、放置によって悪化し、歩行や生活の質に大きな影響を与えます。
まずは信頼できる整形外科専門医へ早めに相談し、自分に合った治療を受けましょう。
イノルト整形外科では、患者様一人ひとりの症状に合わせた診断と治療方針の提案を行っています。
運動療法・薬物療法・リハビリや様々な自費治療など、まずは保存療法での改善を目指せるため、すぐに手術を受けるのが不安な方も安心です。
また、イノルト整形外科には整形外科医・理学療法士など多くの専門家が在籍しており、チーム体制で治療と回復のサポートが可能です。
変形性膝関節症でお悩みの方は、ぜひ一度イノルト整形外科にご相談ください。
まとめ
変形性膝関節症は進行性の疾患ですが、早期に治療を開始し、日常生活での工夫を取り入れることで、進行を遅らせることができます。
膝の痛みや違和感がある場合は、決して我慢せず、適切な医療機関を受診するところから始めましょう。