理学療法士 膝関節 勉強会
膝関節は屈曲と伸展の動きがあり、屈曲は130度であるが、正座では160度まで生じる。
階段や段差昇降では膝関節の屈曲の可動域は必要であり、段差の大きくなればなるほど、膝関節の屈曲角度が必要であり、昇りよりも降りの方が膝関節の屈曲が大きくなる。
膝関節の伸展は支持性に関与する。
膝関節は伸展0度となっている。膝関節の伸展可動域が不足していると立位や歩行にも影響が生じている。
また下腿の内旋、外旋の可動域があり、外旋の方が大きい。
膝関節は大腿骨と脛骨が構成される大腿脛骨関節と大腿骨と膝蓋骨で構成される膝蓋大腿関節で構成されている。
大腿脛骨関節は内側と外側があり、靱帯と半月板が存在する。
靱帯は4本存在し、前十字靱帯、後十字靱帯、内側側副靱帯、外側側副靱帯が存在する
前十字靱帯は脛骨を前方への滑りを抑制する働きがある。スポーツで前十字靱帯の損傷、断裂が多くみられ、損傷、断裂の程度では手術が必要である。
後十字靱帯は脛骨を後方への滑りを抑制する。後十字靱帯は前十字靱帯よりも繊維の強度が強い。交通事故などでの受傷がみられる。
内側側副靱帯は内側半月板や内側ハムストリングスと連結している。下腿の外反を抑制している。
外側側副靱帯は膝関節の外側の安定性に関与している。
半月板は内側と外側がある。半月板は膝関節のスムーズさや膝関節への衝撃を緩和の作用があります。
半月板には栄養血管がある部位とない部位があります。そのため、半月板を損傷してしまうと元に修復するのがなかなか難しい。
膝関節の屈曲、伸展で半月板の可動性が必要になる。半月板の損傷がある場合は膝関節の過度な内反、外反や過屈曲は半月板に負荷をかけてしまうため注意が必要である。
膝蓋下脂肪体
膝蓋下脂肪体には疼痛を感じる感覚がある。膝蓋下脂肪体は膝関節の屈曲時に関節の中に入り込んでいき、関節の圧を減らす目的がある。
膝関節屈曲筋としてハムストリングス、縫工筋、薄筋、半腱様筋で構成される鵞足筋群がある。鵞足部は炎症が生じやすく、疼痛を出現させる
膝関節伸展筋は大腿四頭筋がある。大腿四頭筋には大腿直筋、中間広筋、内側広筋、外側広筋がある。大腿直筋は骨盤から付着しており股関節にも作用する。
内側広筋な膝関節の最終伸展域で働く重要な筋である。中間広筋は膝蓋上囊に付着しており、膝関節の屈曲可動域に関与している。
理学療法士 肩関節 勉強会
肩関節の疼痛が長引く場合は神経的な要素も含まれていることが多い。筋肉は神経に支配されているため、神経の滑走障害などで疼痛が長引いてしまうことがある。
疼痛が強い場合は服薬などで調整していくのが望ましいが、服薬の種類によっては眠気を催すものもあるため車の運転がある方は注意が必要である。
そのため、疼痛が強い場合は運動療法だけに頼らずに服薬も行った方が良い場合もある。
肩関節周囲の筋が硬い場合は、ストレッチだけでなく、筋がしっかりとスムーズに伸び縮みしやすいようにすることも大切である。
筋の伸び縮みをスムーズに行うことで神経や血管への負担が少なくなり、疼痛が減ることもある。
肩関節周囲炎では結帯動作が制限されることが多い。
結帯動作は肩関節の伸展、内転、内旋の複合運動である
そのなかで棘上筋は肩関節の内転の制限を生じさせる。
棘上筋は肩甲骨に付着しているため、肩甲骨周囲の筋と連結している。
そのため、肩関節の可動域訓練だけでなく、肩甲骨の可動域訓練も必要である。
棘上筋による可動域制限では肩峰下滑液包の滑走性の低下によるものもある。
そのため、肩関節の内転可動域を向上させるためには棘上筋の柔軟性の向上、肩甲骨周囲の筋の柔軟性の向上、肩峰下滑液包の滑走性の向上が必要である。
結帯動作は内旋の制限では棘下筋の硬さの影響が考えられる。
棘下筋も肩甲骨周囲の筋と連結をしているため肩甲骨周囲の柔軟性の向上が必要である。
内旋の制限では棘下筋以外にも烏口腕筋の硬さも影響を与える
烏口腕筋は烏口突起から付着しており、内旋以外にも、外旋にも制限が生じます
また烏口腕筋は筋皮神経が通過しているため、烏口腕筋の疼痛は神経による疼痛も生じる可能性がある。
烏口腕筋以外にも肩関節周囲の筋から神経が通過するため、疼痛が神経によるものか、筋によるものかは判断する必要がある。ストレッチだけで改善する場合もあるが、筋の柔軟性の向上、神経の滑走性の向上が必要な場合はストレッチだけでは改善しないことも多い。
特にQLSでの腋窩神経の絞扼による症状もよくみられる。
その場合は、大円筋、上腕三頭筋、小円筋の柔軟性の向上、滑走性の向上を促す必要がある。
肩関節の疼痛が強い場合は神経の経路の配慮して施術を行う必要があり、肩関節の肢位にっよって神経に牽引、負荷がかかってしまい疼痛をい増強をさせてしまい、肩関節の可動域制限を助長してしまうため注意が必要である。
また神経は頸椎から伸び、斜角筋、肋鎖関節、小胸筋下を通過しているため、肩関節のみのアプローチのみでなく、頸椎、胸郭周囲のアプローチも必要であり、そのアプローチで改善することも多くある。
筋は神経の支配を受けて収縮し、血管から栄養を受けている。
肩関節の可動域制限が強い(凍結肩)の場合は栄養を与える血管が入り込みにくいため、症状の改善、関節可動域の向上には時間を要する。
凍結肩では痛みを感知しやすい物質が多くあり、どの方向で痛みが出現するのかを評価する必要がある。概ね、どの方向の可動域にも制限が生じるが、どの方向で、どこの箇所に疼痛が生じるのかを評価する必要がある。どの方向にも同じ箇所に疼痛が出現する場合は、疼痛を発生させている組織は同一であると考えられるため、注射をすれば、どの方向の可動域も改善傾向はみられる可能性が高い。しかし、疼痛の部位がそれぞれ異なる場合は、評価を行い、それぞれアプローチする必要がある.
肩関節周囲炎では結滞動作以外にも結髪動作にも制限を及ぼす。
結髪動作は肩関節外転、外旋の可動域が必要である
また、肩甲骨の可動域も必要になる。そのため肩関節の前方突出のようなアライメントであると結髪動作の制限が生じる。
また鎖骨の影響も受けるため、胸鎖関節、肩鎖関節の要素も考慮していく必要がある。
肩関節の外転、外旋は結滞動作の肩関節内転、内旋と真逆の動きになるが、筋の滑走性による要素を考慮すれば、両方の可動域をスムーズに獲得する必要がある。
筋の硬さだけでなく、筋がスムーズに動くようにアプローチすることが必要である。
外転、外旋位は肩甲下筋の伸張性が必要である。
肩甲下筋は烏口腕筋と滑走するため、両方の筋を考慮してアプローチをしていく。
烏口腕筋は先述したように、内旋、外旋ともに制限になる筋である。
そのため、結滞動作と結髪動作で同一の部位(上腕部)に疼痛がある場合は、烏口腕筋のアプローチが必要である。
上腕二頭筋短頭も烏口腕筋と同様に烏口突起から付着するため上腕二頭筋のアプローチも必要である。また共同腱の付近から筋皮神経が走行し、上腕二頭筋を支配する。
大胸筋も肩関節の外転、外旋の制限を生じてしまう。
大胸筋の深層には小胸筋が走行しており、小胸筋の下部を神経、血管が走行しているため、外転、外旋制限以外にも神経障害などを生じる可能性もある。
胸郭出口症候群も同様である
理学療法士 勉強会 肩関節挙上
テーマは肩関節の挙上についてです。
肩関節の挙上に関与する筋…
- 三角筋
起始部:鎖骨の外側1/3、肩峰と肩甲棘 停止部:三角筋粗面 神経支配:腋窩神経 - 棘上筋
起始部:肩甲骨棘上窩 停止部:上腕骨大結節 神経支配:肩甲上神経 - 烏口腕筋
起始部:烏口突起 停止部:上腕骨内側 神経支配:筋皮神経
などがあります。
また、肩関節挙上には肩甲骨の可動性も必要になります
肩関節挙上に伴い、肩甲骨は上方回旋、外転、後傾運動が必要になります。
肩甲骨の運動は肩甲骨周囲の筋がフォースカップルによって生じており、肩関節の挙上や運動を行っています。
そのため、肩甲骨の柔軟性はとても大切になります。
また挙上の最終域で脊柱の伸展必要であるため、猫背姿勢であったりすると肩関節の可動域に制限が生じてしまいます。
それ以外にも鎖骨の可動性も必要になります。
鎖骨は肩関節の挙上時に回旋運動が生じます。(90°以上)
そのため、鎖骨の動きも大切になります。
そのため、肩関節周囲炎など肩関節の可動域制限がある場合は、以下などの評価を行い、可動性が不足している部位にアプローチしていくことが大切です。
- 肩関節(肩甲上腕関節)
- 肩甲骨の可動性(肩甲胸郭関節)
- 脊柱の可動性
- 鎖骨の可動性
6/5 新卒理学療法士による研修会で得た知識・技術の伝達講習
新卒理学療法士として、膝関節と股関節の二箇所の研修会に参加してきました。
研修会に参加するのは学生時代と合わせ始めて。前日から緊張が止まりませんでした。
研修会当日、いざ会場に着くと自身より経験年数が上の理学療法士が多く、今の知識量でこの研修会に参加しても良いレベルなのか自問自答し尚更緊張しました。
しかし研修会が実施されると、「余計な不安を考えていたんだな」と感じるようになりました。研修会に参加している理学療法士は経験年数関係なく、「臨床で同じ悩みを持ち・学び成長する意欲がある者」が参加しているのだと。「研修会は担当した患者様を良くしたいと意欲を持った者の集まり」と今回参加した講師が仰っていたことが心に響き、余計な不安が払拭されました。
研修会は無事に終了。二箇所の研修会後に感じたことは「成長できたな」と感じました。それが尚強く感じれる場面として、臨床で患者様を評価・考察しアプローチ後に、「患者様ご自身で治療前より治療後の変化を感じてもらう場面」です。良い変化を感じてもらうことで今までの知識・研修会で得た知識が活きたと感じ、変化を感じてもらえない時は更に自身の成長を促さなければいけないと感じ鼓舞されます。
当院の理学療法士に伝達講習として今回の研修会で得た知識・技術をお伝え致しました。膝・股関節疾患の評価、その後のアプローチなど。研修会で得た知識・技術をアウトプットすることで知識定着に繋がることや、他理学療法士の知識・技術アップにも繋がり良質なサービス提供に繋がる良い取り組みだと感じました。
また先輩理学療法士は膝疾患、股関節疾患の患者様を対応する際に、どのような評価をしてどのような考察をしているのか。先輩方それぞれの臨床推論を教えて頂きとても有意義な時間となりました。
今後も臨床で患者様に有益なサービス提供ができるよう、毎日一歩一歩確実な成長に努めて参ります。
本日も最後まで読んでいただきありがとうございました。
新卒一年目 理学療法士 牧
4/10 リハビリ 新人勉強会

新卒向けの理学療法士の勉強会を実施しました。
今回は理学療法士の法律やリハビリの概念などを実施しました。
リハビリとはどのようなことを行うのか。
本当に基礎的なことから、我々が患者様にリハビリを提供することで、どれほどの対価をいただいているのかなど学びました。
また健康保険や自賠責保険、労災保険で異なり、健康保険でも割合負担が異なることも学びました。
患者様から対価をいただくということは、それだけ責任が出てくる感じました。
日々、自己研鑽を行い患者様に「ここに来て良かった」と感じてもらえるようなリハビリを提供していきます。
頚椎椎間板ヘルニアについて
イノルト整形外科 痛みと骨粗鬆症クリニックの駿藤と野中です。
突然ですが、皆さん手の痺れや頚の痛みを感じたことはありますか?
その症状、頚椎椎間板ヘルニアかもしれません!
今回は頚椎椎間板ヘルニアについてお話させていただきます。
現代人は今、IT社会のためデスクワークや在宅ワークでパソコンを使用して仕事をすることが当たり前の社会になりました。
電車の中では皆うつむき一生懸命にスマホの画面を見ています。
そんな時注意してほしいのが頚の姿勢です。
成人の頭の重さは一般には体重の10%と言われています。
なんと約4~6㎏もあり、ボーリングの球の11~13ポンドの重さにあたります。
そんな重い頭を、頚椎を含む背骨と首や肩、背中の筋肉がこの重さを支えており、うつむくだけで頭の重さの数倍の負荷が首にかかっているのです!
電車の中でうつむいている方や、デスクワーク中に首が亀のように前に出ている方、頚椎の悲鳴が今にも聞こえてきそうです。
そしてそんな悪い姿勢が続いたある日、身体に異変が現れます。
あれ?なんか首が痛いな?肩も痛いし、腕が痺れる感覚があり、箸も使いづらい。
もっと症状が強いとボタンがかけづらくなったりするそう。
原因はなんでしょう。姿勢が悪いとなぜヘルニアになるのでしょうか。
それは、背骨をつなぐクッションの役割をしている椎間板が加齢変化や、悪い姿勢での仕事、スポーツなどが誘因となり後方に飛び出すことによって起きます。
でも、病院に行くのも面倒だなぁと思っている方、たくさんいらっしゃると思います。
ご自身でまず首を後方や斜め後ろにそらしてみてください。
腕や手に痛み、痺れが出現したり、痛みがもっと強くなることがあります。
そんな症状があったら頚椎椎間板ヘルニアを疑い、迷わず整形外科を受診してください。
強い痛みや痺れがなかったから大丈夫。と思っている方のなかにも、まだ症状が出ていないだけでヘルニアになっている方もいらっしゃいます。
違和感を感じたらまずは受診されることをお勧めします。
まず細かい話になりますが、運動・解剖学についてお話していきます。
椎間関節について
運動
屈曲伸展:下位頚椎は脊椎の中でも動きがもっとも多い部分である。
屈曲では骨性の制限はなく、椎間関節の関節包や後縦靭帯、黄靭帯および項靭帯などの制限が主となる。
そして、それぞれの関節面をお互いに滑動させ、後方の部分を最終的に棘間靭帯が最大新調されるまで挙上し屈曲は止まる。
伸展は前縦靭帯の緊張に加え、下方関節面の前角が上の椎骨にぶつかり骨性で止まる。
これらの動きを移動性滑動という。可動域としては下位頚椎では第4-6頚椎の運動性が高く、
この部位は静的頚椎前弯が大きく、過度のストレスを受けることから、椎間板ヘルニアや退行変性の起こりやすい部位であると言えます。
側屈と回旋
脊柱は屈曲と伸展、側屈、回旋などの運動に伴い三次元座標軸回りの回転、および三次元的変位の動きを生じる。
これをcoupling motionと呼ぶ。頚椎におけるこの運動は側屈に伴う同方向への回旋と回旋に伴う同方向への側屈としてよく知られている。
下位頚椎ではcoupling motionにおいて回旋運動の要素が大きくなる、さらに側屈・回旋のcoupling motionにおいて頚椎の伸展運動もみられる。
頚椎の捻転において C5-6、C6-7間は屈曲、C4-5間以上では反対に伸展のcoupling motionを示す。
すなわち、頚椎の捻転においてC5-6椎間以下では主に前方に、C4-5椎間以上では後方に負荷がかかる。
これは骨棘の好発部位と頚椎捻転時に負荷を受ける部位とが一致しておりcoupling motionが骨棘の発生に関与する可能性が示唆されている。
このように頚部の運動学、解剖学を理解していることで私たち理学療法士は日々の患者さんの治療に役立てております。
今後も有益な情報を発信していきたいと思います。
本日も最後まで読んでいただきありがとうございました。
藤沢 藤沢にありますイノルト整形外科 痛みと骨粗鬆症クリニック 駿藤 野中
チーム医療を!
藤沢 駅前 藤沢にありますイノルト整形外科 痛みと骨粗鬆症クリニックです。突然ですが皆さんPT•OT•STという言葉を聞いたことはありますか?
これは病院やクリニックでよく使われる言葉の略語になります。
- PT=Physical Therapist
- OT=Occupational Therapy
- ST=Speech Therapist
の頭文字をとって略したものになります。
英語に詳しい方ならなんのことかわかった方もいるでしょうか。
それぞれ
- PhysicaltTherapist=理学療法士
- Occupational Therapy=作業療法士
- Speech Therapist=言語聴覚士
のことを表しています。
病院やクリニックではスタッフ間でよくこの略した言い方で呼び合うこともあります。
ちなみに藤沢にありますイノルト整形外科 痛みと骨粗鬆症クリニックにいるのはPhysical Therapy→略してPT→理学療法士になります。
それぞれ職業にどんな違いがあるのかは、長くなりますのでまた別のブログに掲載します。
ちなみに、皆さんご存知の通り
- 医師→Doctor
- 看護師→Nurse
はそのままの呼び方で呼ばれることが一般的だと思います。
それぞれ仕事内容は違いますが、最近ではそれぞれが専門職を生かして働くだけではなく、それぞれ意見を交え、医師、看護師、理学療法士など多くの医療に関わる職種が患者様の病状に合わせてチームを組み、意見交換しながら患者さまが心身ともに健やか生活が送れるよう、サポートしていきます。
これをチーム医療と言います。

イノルト整形外科 痛みと骨粗鬆症クリニックには医療スタッフは医師2名、理学療法士5名に4月より2名増員予定、看護師1名に4月より1名増員予定、放射線技師2名、管理栄養士4月より1名入職予定、医療事務9️名でチーム医療を行っています。
クリニックは病院と比較すると医療職種は少ないと思います。
特に藤沢藤沢にありますイノルト整形外科 痛みと骨粗鬆症クリニックは、整形外科に特化してるクリニックになりますので、大きな病院と比べると職種は少ないかなと思います。
しかし、我々、藤沢藤沢にありますイノルト整形外科 痛みと骨粗鬆症クリニックも1人1人の患者さまを中心に、それぞれのスタッフが知識と技術を持ち寄り、それぞれの強みを発揮しながら皆様の悩みの解決をしていけたらと思っております。
どこかお体の痛みでお悩みの方は是非、イノルト整形外科 痛みと骨粗鬆症クリニックに受診にいらしてください。
本日もブログを読んでくださりありがとうございました。
イノルト整形外科 痛みと骨粗鬆症クリニック T&K
どれくらい歩くと健康的なのか?
 こんにちは!!
藤沢にあります藤沢にありますイノルト整形外科 痛みと骨粗鬆症クリニックの駿藤と野中です。
近年健康ブーム、コロナ禍での運動の見直しなどで運動への関心が高まっているのではないでしょうか?
「歩くことは体によい」ということは誰しもが知っており、整形外科にいくとよくウォーキングをしたほうがよいと言われた経験が多いのではないでしょうか?
そこで今回は具体的に
こんにちは!!
藤沢にあります藤沢にありますイノルト整形外科 痛みと骨粗鬆症クリニックの駿藤と野中です。
近年健康ブーム、コロナ禍での運動の見直しなどで運動への関心が高まっているのではないでしょうか?
「歩くことは体によい」ということは誰しもが知っており、整形外科にいくとよくウォーキングをしたほうがよいと言われた経験が多いのではないでしょうか?
そこで今回は具体的に
- 「どれくらいの速度で」
- 「どれくらいの頻度で」
- 「どれくらいの時間行えば」
- 「どんな効果が得られるのか」
理学療法士のリハビリテーションの重要性
いつもご覧いただきありがとうございます。 イノルト整形外科 痛みと骨粗鬆症クリニック院長の渡邉順哉です。
今回は理学療法士のリハビリテーションについてお話します。
身をもって体感したことがあります。
3月13日の業務後、15時くらいまで私が職場に残っていると理学療法士のYさんが残っていました。 Yさんは日頃から熱心にエコーの勉強をしたりと勉強熱心で、ハイドロリリースも患者さんで必要な方がいれば相談しにきてくれます。
Yさんの知識と技術レベルは私も素晴らしいと思っていたので、一度自分の左膝のことで相談してみました。
ちなみに私の左膝は1年前くらいから徐々に痛くなってきていました。
最初は階段の登りで痛みを感じていましたが、徐々に空手の最中も痛みが出てきました。
大腿四頭筋の内側広筋の膝蓋骨に付着する部位だったので、大腿四頭筋のストレッチをしてから空手をやると痛みは軽減していました。
しかし、徐々に痛みが悪化してきて、ストレッチしても痛みが出るようになり、イノルト整形外科 痛みと骨粗鬆症クリニックで自ら体外衝撃波やハイドロリリースを試してみました。
どちらかというとハイドロリリースの方が効いて、しばらく痛みが引いていましたが、徐々にハイドロリリースをやっても痛みが出るようになってしまいました。
どちらかというと膝内部の痛みのような感じもしてきて、四頭筋のストレッチや体外衝撃波やハイドロリリース、湿布、PRPと色々やってみましたが、十分に痛みが引かず、空手のパフォーマンスがかなり落ちて困っていました。
痛くなる姿勢が決まっていて、左膝を90度近くまで曲げていったときに体重が半分くらい掛かると膝にズキっとした痛みがでます。
さて、Yさんのお手並み拝見ということで、今の状態を説明し、筋肉の固さなどを簡単にチェックしてもらいました。
左の大腿四頭筋の筋緊張は強くないが右より筋肥大している。というのです。
色々テストしてもらった結果、左はハムストリングスとヒラメ筋の出力を十分出せていないせいで、痛みが出ている可能性があるというのです。
膝を屈曲位で重心移動する動作で痛みが出るのであれば、その動作の際は大腿四頭筋だけでなく、ハムストリングスと下腿の筋も連動しているので、痛みが出る大腿四頭筋側と反対側にあるハムストリングスとヒラメ筋に十分出力を出してもらう必要があるようです。
そこで、ハムストリングスとヒラメ筋の出力アップのために、ハムストリングスとヒラメ筋を選択的に刺激する簡単な準備運動を教えてもらいました。
ものの数十秒、準備運動してから、さっきまで痛みが出ていた動作をもう一度してみるとさっきよりも楽に動けるようになりました。

痛みが出ている筋肉にずっと目が行っていましたが、まさか下肢の他の筋肉にサポートさせると負担が軽減して痛みが緩和するとは久しぶりにびっくりしました。
よく考えたら、腰痛でとっても多い脊柱起立筋の痛みは腹筋を締めてあげると脊柱起立筋の負担が軽減されて腰痛が楽になるというのと同じような考え方ですね。
なかなか、整形外科医は重大な病気の診断と治療法についての勉強、手術の勉強、薬の勉強ばかりで、専門医でもリハビリに関しては理学療法士に任せっきりなことが多く、私もその一人です。
MRIやレントゲンやエコーなど画像検査や血液検査で分からないような、筋肉の固さや筋力や姿勢など体の使い方によって引き起こされる痛みに関しては意外と無頓着で、痛み止めや注射、物理療法に頼りがちですが、ちゃんと理学療法士にチェックしてもらい、簡単なストレッチや体操をするだけで薬や注射や機械に頼らずとも痛みは楽になることが身をもって体験しました。
なかなか理学療法士のリハビリは受けたことがない方が多いと思いますが、接骨院や整体でのマッサージとは全く効果も違いますし、健康保険も使えて財布にもかなり優しいです。
何よりもマッサージのように揉まれて一時的に痛みが取れても、自分で自宅で再現して痛みを取れるオーダーメイドの体操の指導などは、今回のようにしっかり評価できる理学療法士でないと難しいです。
改めて、整形外科のクリニックには理学療法士は必要不可欠な存在だと再認識しました。
なかなか、予約が取りにくい理学療法士のリハビリですが、4月からまたさらに2名増員が決まっています。
藤沢で、最大規模のリハビリ施設を有した整形外科を目指し今後も進化を続けて参ります。 最後までご覧いただきありがとうございました。
イノルト整形外科 痛みと骨粗鬆症クリニック 院長 渡邉順哉
リモートワークで腰痛になっていませんか?
こんにちは 藤沢にあります藤沢にありますイノルト整形外科 痛みと骨粗鬆症クリニックスタッフの駿藤、野中です。
本日は皆様も1度は経験したことがあるであろう腰痛についてお話ししたいと思います。
最近では、コロナ禍でのリモートワークが増えており、以下などの理由から腰痛や頸部痛など身体に不調を訴える人が頻発しているようです。
- ご自宅での悪い姿勢での作業が長時間続く
- 通勤など運動量が激減している
- 巣篭もりによる身体的ストレス
そのため当院には多くの患者様が来院されています。(コロナ前よりも来院者数が増えているかもしれません)
藤沢にありますイノルト整形外科 痛みと骨粗鬆症クリニックではリハビリスタッフが5名在籍(4月から2名増える予定)しております。
リハビリではお一人お一人の症状に合わせた治療を提供しており、アンケート結果からも大変ご好評いただいておりますので、お身体に不調のある方がいましたら、お気軽に診察にて相談していただければと思います。
身体に負担のかからない作業姿勢
それではここから、腰痛など身体に負担のかからない作業姿勢について話していきます。
厚生労働省の報告では、腰痛は仕事を休む原因として約6割を占めるとの報告があります。
仕事中の腰痛の主な原因として以下の項目が挙げられます。
- ①長時間労働、仕事量の過多
- ②単調な仕事 ライン作業など、同じ動作を繰り返すような作業は腰痛に限らず、筋肉や骨に異常をきたす原因となります。
- ③不良姿勢・動作
この中から③の姿勢について掘り下げてお話ししていきます。
デスクワーク
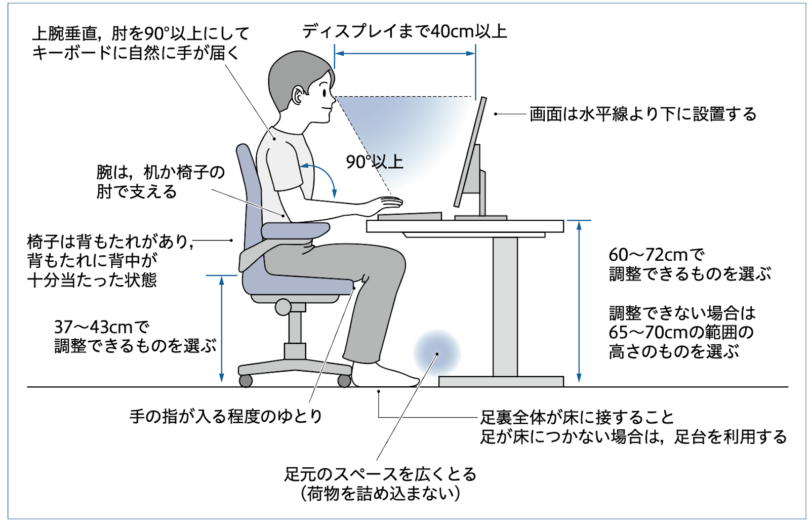
腰痛に関してのチェックポイント
- ①モニターが左右に偏っていないか
- ②目線の高さより低すぎていないか
- ③机の高さが肘の高さより低すぎないか
- ④足元は足を動かせる十分なスペースがあるか
- ⑤椅子の高さは股関節・膝関節が90°で地面に足がついているか
- ⑥椅子の背もたれがあるかどうか
上記のポイントに当てはまる方は腰痛になりやすい作業姿勢になります。
※コタツや床での作業はもってのほかであると私は思います。
現に、藤沢にありますイノルト整形外科 痛みと骨粗鬆症クリニックに来院されている患者様にお話を伺うと以下などの回答がありました。
- 『リモートワークが始まってから痛くなった。』
- 『家に職場のようなデスクがないのでコタツで作業しています。』
- 『身体に合っていないデスクと椅子を使っている』
その他の発生原因について
★室温
作業環境が寒いと腰痛のリスクが増大します。
寒い環境下での労働者は腰痛リスクが高いという研究報告もあります。
現に藤沢にありますイノルト整形外科 痛みと骨粗鬆症クリニックに来院されいる患者様の中にも、『寒い日や腰が冷えると痛くなるんだよね』という訴えが多く聞かれます。
対策として暖かい部屋での休憩、体温を下げないための防寒着などが必要になります。
★職場の人間関係(これは意外と多いかもしれません)
職場の人間関係がストレスとなり、腰痛が悪化することもあります。
なかなか環境を変えることは難しいとは思いますので、ストレスを溜めないように自身のストレス解消法などを見つけることが大事だと思います。
私のストレス解消法は休日にサーフィンに行ったり買い物に行くことで解消していました。
しかし、コロナ禍で外出の機会が減っており、解消する手段は限られていると思います。
私も普段やらない料理を頑張って美味しいご飯を食べたり、散歩をしたり、大好きなコーヒーを持って公園や海を眺めたりなど、ソーシャルディスタンスを保ちながら休日を過ごしています。
皆様も、普段やらないことに挑戦してみるのも良いのではないでしょうか。
本日も最後まで読んでいただきありがとうございました。
藤沢 藤沢にありますイノルト整形外科 痛みと骨粗鬆症クリニック 駿藤 野中